На правах рукописи
Шушпанова Ольга Владимировна
НОЗОГЕННЫЕ ПСИХИЧЕСКИЕ РАССТРОЙСТВА У БОЛЬНЫХ ЗЛОКАЧЕСТВЕННЫМИ НОВООБРАЗОВАНИЯМИ
МОЛОЧНОЙ ЖЕЛЕЗЫ
(клиника, психосоматические соотношения, терапия)
14.01.06 – «Психиатрия» (Медицинские науки)
Д 001.028.01
Федеральное государственное бюджетное научное учреждение
«Научный центр психического здоровья»
115522 Москва, Каширское шоссе, 34
Телефон диссертационного совета: +7 (495) 109-03-69
e-mail: dissovet@ncpz.ru
Дата защиты диссертации – 26.09.2022
Дата размещения диссертации
на официальном сайте ФГБНУ НЦПЗ – 14.04.2022
http://www.ncpz.ru/cond/ 3/diss/2022/292
А в т о р е ф е р а т
Диссертации на соискание ученой
степени кандидата медицинских наук
Москва – 2022
Работа выполнена в Федеральном государственном бюджетном научном учреждении «Научный центр психического здоровья»
Научный руководитель:
доктор медицинских наук, профессор Иванов Станислав Викторович
Официальные оппоненты:
Самушия Марина Антиповна, доктор медицинских наук, доцент, проректор по научной работе, кафедра психиатрии ФГБУ ДПО «Центральная государственная медицинская академия» Управления делами Президента Российской Федерации, заведующая кафедрой.
Выборных Дмитрий Юрьевич, доктор медицинских наук, Федеральное государственное бюджетное учреждение «Национальный медицинский исследовательский центр гематологии» Минздрава России, лаборатория по изучению психических и неврологических расстройств при заболеваниях системы крови, заведующий лабораторией
Ведущая организация: Федеральное Государственное Бюджетное Учреждение «Национальный медицинский исследовательский центр психиатрии и наркологии имени В.П. Сербского» Министерства здравоохранения Российской Федерации.
Защита состоится «26» сентября 2022 года в 11.00 на заседании диссертационного совета Д 001.028.01 в Федеральном государственном бюджетном научном учреждении «Научный центр психического здоровья» по адресу: 115522, Москва, Каширское шоссе, дом 34.
С диссертацией можно ознакомиться в библиотеке и на сайте Федерального
государственного бюджетного научного учреждения «Научный центр
психического здоровья» http://ncpz.ru
Автореферат разослан «26» июля 2022 г.
Ученый секретарь
диссертационного совета
кандидат медицинских наук Никифорова Ирина Юрьевна
ОБЩАЯ ХАРАКТЕРИСТИКА ИССЛЕДОВАНИЯ.
Актуальность проблемы исследования. Рак молочной железы (РМЖ) занимает первое место в структуре онкологической заболеваемости у женщин в России [Каприн А.Д. с соавт., 2017; Ройтберг Г.Е., Дорош Ж.В., Аникеева О.Ю., 2021; Bray F. et al., Global cancer statistics 2018; Mokhatri-Hesari P., Montazeri A., 2020]. Значительный прирост больных РМЖ, а также увеличение сроков выживаемости благодаря современным методам лечения определяют потребность в расширении специализированной психиатрической и психологической помощи для таких пациентов. По данным современных исследователей приблизительно одна треть (23–47%) больных РМЖ страдает от психических расстройств [Караваева Т.А. с соавт., 2018; Зотов П.Б., 2017; Максимов Д.А. с соавт., 2019; Тарасова А.В., Куприянова И.Е., Аксенов М.М., 2020; Chad-Friedman E. et al., 2017; Syrjala K. L., 2017; Wang, X. et al., 2020; Ernstmann N. et al., 2020]. Также показано, что психические расстройства у больных РМЖ являются неблагоприятным фактором и значительно снижают их реабилитационные способности как на раннем, так и на отдаленном катамнестическом этапе лечения злокачественного новообразования [Зотов П.Б., 2017; Кондратьева К.О., 2020; Balouchi A. et al., 2019; Shim E. J. et al., 2019; Wang, X. et al., 2020]. Согласно проведенным исследованиям психические нарушения при РМЖ представлены преимущественно расстройствами тревожного и депрессивного спектра различной степени тяжести [Касимова Л.Н. и соавт., 2007; Терентьев И.Г., Алясова А.В., Трошин В.Д., 2004; Самушия М.А., 2011; Иванов С.В., 2012, 2013; Смулевич А.Б., 2012, 2015; Смулевич А.Б. с соавт., 2019; Syrjala K.L., 2017; Alagizy H. A. et al., 2020], расстройствами адаптации [Stagl J.M., et al., 2014; Gok Metin Z. et al., 2019; Rand K.L. еt al., 2019] и посттравматическим стрессовым расстройством (ПТСР) [Васильева А.В., 2018; Stroacute;jwaz K., 2015; Arnaboldi P. еt al., 2017]. Однако несмотря на относительно большое число публикаций проблема психических расстройств при РМЖ остается недостаточно разработанной. Проведенные исследования ограничиваются преимущественно синдромальной характеристикой психопатологических нарушений без нозологической классификации и анализа закономерностей их динамики с учетом преморбидных свойств личности, клинических проявлений, этапа динамики и методов лечения РМЖ. Остается малоизученной проблема адаптации и динамики патологических развитий личности (ПРЛ) в отдаленном катамнезе РМЖ. Требуют уточнения ключевые аспекты психофармакотерапии психических расстройств при РМЖ согласно принципам персонализированной медицины, включая аспекты эффективности, индивидуальной переносимости, безопасности и потенциальных лекарственных взаимодействий с лекарственными методами лечения РМЖ.
Таким образом, диагностика и типология нозогенных психических расстройств у больных РМЖ, вопросы реабилитации и психофармакотерапии, комплексной противоболевой терапии являются острой и важной проблемой в современной психоонкологии, что делает эту сферу исследований актуальной, но все еще недостаточно изученной на сегодняшний день.
Степень разработанности темы исследования. Клиническая оценка психопатологических расстройств и особенности их динамики за последние десятилетия представлена лишь в единичных публикациях [Гунько А.А., 1985; Архипова И.В., 2008; Мищук Ю.В., 2008; Самушия М.А., 2011; Смулевич А.Б., Иванов С.В., Самушия М.А., 2014; Bringmann H., Singer S., Höckel M., et al., 2008; Vasileva A., Karavaeva T., Lyashkovskaya S., 2017]. Несмотря на известную клиническую неоднородность нозогений (реакции, развития личности) при РМЖ предложенные ранее их типологические дифференциации не предусматривают интегративной оценки клинической картины, длительности и тяжести течения онкологического заболевания и преморбидных свойств личности. Следует констатировать, что анализ динамики патологических расстройств личности в отдаленном катамнезе РМЖ остается за пределами задач клинических исследований и осуществляется преимущественно в рамках психологических подходов (копинг - стратегии и другие модели) [Silva A. V. D. et al., 2017; Gibbons A., Groarke A., 2018; Gok Metin Z. et al., 2019; Rand K.L. et al., 2019].
В связи с этим актуальным представляется дифференцированный подход к изучению нозогенных расстройств, манифестирующих на различных этапах течения РМЖ, с выделением отдельных клинических типов и разработкой соответствующего подхода к лечению.
Целью настоящего исследования являлось определение и дифференциация нозогенных реакций и патологических развитий личности у больных РМЖ в аспекте клиники и терапии с учетом психопатологических особенностей, преморбидных личностных свойств, этапа динамики РМЖ и психосоматических корреляций.
В соответствии с целью исследования были поставлены следующие задачи:
- Клиническая типология нозогенных психических расстройств в соответствии с этапами течения и лечения РМЖ:
- Психические расстройства на диагностическом (до и после верификации диагноза) и госпитальном этапе РМЖ;
- Психические расстройства на этапе отдаленного катамнеза РМЖ;
- Оценка вклада расстройств личности и нозогенных факторов в формирование и динамику выявленных нозогенных психических расстройств;
- Разработка дифференцированных показаний к психофармакотерапии с учетом клинической типологии нозогенных реакций (НР) и патологических развитий личности (ПРЛ), потенциальных лекарственных взаимодействий с препаратами химиотерапии.
Научная новизна исследования. В отличие от ранее опубликованных работ, отражающих описание психических расстройств при раке молочной железы в рамках таких пограничных нарушений как тревожные и депрессивные расстройства различной степени тяжести, расстройство адаптации, ПТСР [Самушия М.А. 2015; Stagl J. M., et al. 2014; Syrjala K. L., 2017; Arnaboldi P. Et al., 2017; Alagizy H. A. et al. 2020], впервые дана полная клиническая характеристика НР и ПРЛ, манифестирующих на разных этапах течения и лечения РМЖ, включая оценку их динамики в отдаленном катамнестическом периоде (от 3 до 15 лет). В отличии от работ, описывающих динамику патологических расстройств личности в рамках психологических подходов [Silva A. V. D. et al., 2017; Gok Metin Z. et al., 2019; Rand K. L. Et al., 2019] и еденичных работ с разнообразными клиническими данными [Мищук Ю. В. 2008; Bringmann H. Singer S., Höckel M., et al. 2008] подробно разработана типология НР и ПРЛ, возникающих у больных РМЖ. Выделено три типа НР и пять клинических вариантов динамики ПРЛ. Впервые описана затяжная эндоформная гипоманиакальная реакция [Tedeschi, R. G., Calhoun, L. G, 1995] с явлениями посттравматического роста у больных РМЖ в условиях длительной ремиссии болезни. Раскрыта связь психопатологической структуры выявленных психопатологических нарушений с конституциональными расстройствами личности и клиническими проявлениями РМЖ. На основании этой связи определены закономерности формирования психических расстройств. Впервые разработаны, сформулированы и обоснованы новые подходы к выбору рациональной психофармакотерапии, адекватные выделенным типам НР и ПРЛ с учетом ведущих симптомокомплексов и особых требований, предъявляемых к безопасности средств психофармакотерапии в условиях сопутствующей онкологической патологии.
Теоретическая и практическая значимость исследования. В исследовании решена актуальная для психиатрии и онкологии задача типологической дифференциации и квалификации психических расстройств (НР и ПРЛ), возникающих на различных этапах течения РМЖ в аспекте клиники и терапии с учетом психосоматических корреляций. Теоретическую значимость исследования определяет разработанная типология и установленные закономерности формирования НР и ПРЛ. Практическая значимость исследования определяется разработкой дифференцированных показаний к психофармакотерапии с учетом ведущих симпомокомплексов и клинической гетерогенности НР и ПРЛ. Полученные данные могут быть использованы для оптимизации терапии психических расстройств, организации профилактических и реабилитационных мероприятий. Результаты исследования расширяют возможности фармакотерапии психических расстройств у онкологических больных, позволяют определить группу психотропных препаратов, адекватных для лечения рассматриваемого контингента пациентов, и оптимизировать методику их применения с учетом совместимости психотропных и противоопухолевых препаратов.
Психопатологический анализ выборки больных РМЖ позволил сформулировать рабочую гипотезу исследования, согласно которой нозогенные психические расстройства дифференцируются на патологические реакции и развития личности в зависимости от течения и различных этапов лечения онкологического заболевания.
Методология и методы исследования. Исследование выполнено в отделении соматогенной психической патологии (руководитель – д.м.н., профессор С.В. Иванов) отдела по изучению пограничной психической патологии и психосоматических расстройств (руководитель – д.м.н., профессор, академик РАН, А.Б. Смулевич) ФГБНУ «Научный центр психического здоровья» (директор – д.м.н., профессор, Т.П. Клюшник) в сотрудничестве с отделениями химиотерапии и комбинированного лечения злокачественных опухолей ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» (директор – д.м.н., профессор, академик РАН И.С. Стилиди). Исследование являлось фрагментом федеральной целевой научно-технической программы «Психические расстройства и расстройства личности при онкологических и других соматических заболеваниях (распространенность, психопатология, психосоматические соотношения и терапия)» (шифр 11.01). Включение пациентов в выборку исследования проводилось с 2008 г. по 2013 г. на базе отделений ФГБУ «НМИЦ онкологии им. Н.Н. Блохина». Для решения поставленных задач были сформированы 2 выборки больных с верифицированным диагнозом «рак молочной железы», наблюдавшихся амбулаторно, либо получавших консервативное и хирургическое лечение в клинических отделениях ФГБУ «НМИЦ онкологии им. Н.Н. Блохина», у которых выявлялись нозогенные реакции и развития личности. Отбор пациентов осуществлялся на основе квалификации состояния на момент обследования.
Работа основана на клинико-психопатологическом, клинико-катамнестическом методах, дополненных результатами психометрических исследований, позволяющих стандартизировать полученные данные. Статистическая обработка проводилась с использованием компьютерной программы StatSoft, Inc. (2012), STATISTICA (data analysis software system), version 11.
Критерии включения:
- Верифицированный диагноз «рак молочной железы», пребывание на плановом обследовании и/или лечении в ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» как в условиях ремиссии, так и прогрессирования болезни.
- Нозогенные психические расстройства, манифестирующие в связи с обстоятельствами соматического заболевания (F40 - F48 невротические связанные со стрессом и соматоформные расстройства по МКБ-10) и/или признаки нозогенной патологической динамики расстройства личности (F62) у в условиях длительного течения РМЖ.
Критерии не включения: в исследование не включались больные, состояние которых не позволяло выполнить психопатологическое обследование в необходимом объеме, а именно:
- Деменция (F00-F03)
- Органический амнестический синдром, делирий, не обусловленный алкоголем или другими психоактивными веществами (F04-F05)
- Расстройства личности и поведения вследствие органического повреждения и дисфункции головного мозга (F07).
- Аффективные расстройства, не связанные с диагнозом РМЖ (F30.ХХ)
- Метастатическое поражение менингеальных оболочек и головного мозга.
- Психические расстройства и расстройства поведения, связанные с употреблением психоактивных веществ (F10-F19)
- Ранее установленный диагноз «Шизофрения» (FХХ)
- Умственная отсталость (F70-F79)
- Другие (кроме РМЖ) онкологические заболевания.
- Другие клинически значимые тяжелые соматические заболевания.
Все обследованные больные дали добровольное письменное информированное согласие на участие в исследовании и обработку персональных данных в целях научного исследования.
Основные положения, выносимые на защиту:
- Манифестирующие при РМЖ нозогенные расстройства клинически гетерогенны и могут быть дифференцированы на 2 нозологические группы: нозогенные реакции (НР) и патологические развития личности (ПРЛ).
- Манифестация и последующая динамика нозогенных психических расстройств реализуются при взаимодействии конституциональных (расстройства личности), нозогенных и соматогенных (степень тяжести и динамика РМЖ, побочные эффекты противоопухолевого лечения) факторов, а также зависит от этапа течения и лечения онкологического заболевания, на котором находится пациент.
- Клиническая типология нозогенных расстройств строится на основании синдромальной структуры и сопутствующих поведенческих изменений.
- Манифестация и последующая динамика затяжных эндоформных гипоманиакальных реакций у больных РМЖ определяется субъективной тяжестью перенесенного психоэмоционального стресса («экзистенциальный криз») и длительностью ремиссии онкологического заболевания.
- Нозогенные расстройства при РМЖ определяют относительно высокую потребность в специализированной психиатрической помощи и поддаются психофармакотерапии.
Достоверность научных положений и выводов. Точность, полнота и соответствие полученных в исследовании результатов проводилась лично автором с использованием качественных методов исследования и сопоставлением данных клинического обследования двух репрезентативных выборок (в общей сложности 82 наблюдения). Достоверность полученных данных оценивалась статистическим методом с использованием таблиц сопряженности и коэффициента Фехнера (Ф), а также критерия Хи-квадрат и таблиц сопряженности признаков 2х2. Для оценки эффективности психофармакотерапии психометрические данные обработаны статистически на базе компьютерной программы StatSoft, Inc. statistica 11. Сопоставление количественных показателей проводилось методом дисперсионного анализа. Для сравнения долей использовался точный критерий Фишера.
Основные положения диссертации доложены на XV научной отчетной сессии «НИИ психического здоровья» Томского НИМЦ «Актуальные вопросы психиатрии и наркологии» (г. Томск, 6-7 сентября 2011 г.), Ежегодной научной конференции молодых ученых, посвященной памяти А. В. Снежневского в ФГБНУ НЦПЗ (г. Москва, 22 мая 2012 г.), XXI Европейском конгрессе Европейской психиатрической ассоциации (Nice, France, 6-12 апреля 2013 г.), XXV Европейском конгрессе Европейской психиатрической ассоциации (Florence, Italy, 1-4 апреля 2017 г.), Всероссийской научно-практической конференции с международным участием, посвященной 160-летию со дня рождения В.М. Бехтерева и 110-летию Санкт - Петербургского научно - исследовательского психоневрологического института им. В.М. Бехтерева (18-19 мая, 2017), XXVI Европейском конгрессе Европейской психиатрической ассоциации (Nice, France, 3-6 марта 2018 г.), XXV Российском национальном конгрессе «Человек и лекарство» (г. Москва, 9–12 апреля 2018 г.), XXIX Европейском конгрессе Европейской психиатрической ассоциации (Virtual, 10-13 апреля 2021 г.), XVII съезде психиатров России совместно с международным конгрессом Всемирной психиатрической ассоциации (WPA) «Интердисциплинарный подход к коморбидности психических расстройств на пути к интегративному лечению» (15-18 мая 2021, г. Санкт-Петербург).
Личный вклад автора в работу. Вклад соискателя состоит в выборе направления исследования, постановке цели и задач, выборе методов для его реализации. Соискатель лично осуществлял разработку дизайна и протокола диссертационного исследования. Соискателем самостоятельно проведена проработка литературы по теме диссертации, отбор пациентов, сбор анамнестических данных, клиническое психиатрическое и психометрическое обследование, наблюдение больных в динамике, подбор и коррекция терапии. Соискателем самостоятельно обработаны клинические данные, проведен статистический анализ результатов исследований с использованием современной аналитической математики, обобщены полученные результаты, проведено сравнение собственных выводов с данными других авторов, результаты исследования изложены в тексте диссертации.
Апробация диссертации состоялась «23» марта 2021 года на межотделенческой конференции ФГБНУ НЦПЗ.
Результаты данного исследования внедрены: в практическую деятельность в следующих учреждениях: ФГБУ «Национальный медицинский исследовательский центр онкологии им. Н.Н. Блохина», Научно-исследовательский институт психического здоровья при ФГБНУ «Томский научный исследовательский медицинский центр психического здоровья Российской академии наук», Научно-исследовательский институт онкологии при ФГБНУ «Томский научный исследовательский медицинский центр Российской академии наук», кафедра психиатрии и психосоматики ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» Минздрава России (Сеченовский Университет), отдел по изучению пограничной психической патологии и психосоматических расстройств ФГБНУ «Научный центр психического здоровья».
Публикация результатов исследования. Основные результаты исследования отражены в 15 научных публикациях (из них 8 статей в рецензируемых журналах, 7 - тезисы на XV научной отчетной сессии ФГБУ НИИ психического здоровья; XXI, XXV, XXVI, XXIX Европейском конгрессе по психиатрии, XXV Российском национальном конгрессе «Человек и лекарство»), XVII съезде психиатров России.
Объем и структура диссертации. Диссертация изложена на 224 страницах машинописного текста (основной текст – 187 страниц, приложения – 2 страницы) и включает в себя введение, обзор литературы, характеристику материала и методы исследования, результаты собственного исследования (клинические главы, посвященные типологии нозогенных психических расстройств при РМЖ; глава по терапии нозогенных психических расстройств), заключение, практические рекомендации, выводы, список литературы и приложения. Библиографический указатель содержит 262 наименования (из них 96 отечественных и 166 иностранных). Приведено 10 таблиц, 3 рисунка, 2 приложения и 4 клинических наблюдения.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ.
В исследование включено 82 пациентки с гистологически верифицированным РМЖ. Для изучения типологии, клиники и динамики нозогенных реакций и патологических развитий личности у больных раком молочной железы было сформировано две выборки пациентов.
В первую выборку (№1) вошло 30 пациенток (средний возраст 49,7±11,1 лет) с впервые установленным диагнозом «рак молочной железы», поступивших в стационар для планового обследования и лечения. Выборка была сформирована из пациентов с психопатологическими расстройствами, манифестирующими в связи с обстоятельствами соматического заболевания (F40 - F48 невротические связанные со стрессом и соматоформные расстройства по МКБ-10).
Вторую выборку (№2) составили 52 пациентки (средний возраст 56,8±6,7 лет) с длительностью катамнеза 3–17 лет (средняя длительность 5,7±2,3 лет), с признаками патологической динамики расстройства личности (F62) по МКБ-10 на фоне длительного течения РМЖ, в их числе пациенты в состоянии долгосрочной ремиссии (n=10) и пациенты с медленным прогрессированием болезни (n=42). Допускалось включение больных с шизотипическим расстройством личности (F21.ХХ, n=7) при наличии четко очерченных признаков нозогений.
Основным методом работы являлся клинико-психопатологический и статистический методы исследования (метод с использованием таблиц сопряженности и коэффициента Фехнера). Психопатологическая оценка проводилась в рамках клинических разборов с участием сотрудников ФГБНУ НЦПЗ под руководством акад. РАН, проф. А.Б. Смулевича и д. м. н., проф. С.В. Иванова. Для оценки выраженности в клинической картине тревожных и депрессивных симптомов использовалась Госпитальная шкала для оценки тревоги и депрессии (HADS) [Zigmond A.S., Snaith R.P., 1983]. Для оценки тяжести психопатологических расстройств использовалась шкала общего клинического впечатления CGI [McGuya W., 1976]. Для удобства настоящего исследования автором были выделены три основных этапа в течении онкологического заболевания: диагностический (до и после установления диагноза), госпитальный (лечение) и этап отдаленного катамнеза.
Клиническая характеристика нозогенных психических расстройств у больных раком молочной железы на диагностическом и госпитальном этапе
Нозогенные реакции у больных раком молочной железы
на диагностическом этапе рака молочной железы
Первичная реакция до верификации диагноза РМЖ у пациенток формируется непосредственно после выявления (чаще самостоятельного) объемного образования в груди и заключается в тревожно – фобической реакции избегания.
Тревожно - фобическая НР избегания (откладывания) [Самушия М.А. 2009, Иванов С.В., Петелин Д.С., 2016; Петелин Д.С., 2018]; n=11.
В основе психопатологической реакции избегания лежит тревожно - фобический синдром длительностью в среднем около 3 месяцев, с максимальной продолжительностью до 12 месяцев, медиана 6 месяцев [Самушия М.А. 2009, Иванов С.В., Петелин Д.С., 2016; Петелин Д.С., 2018]. Клинически рассматриваемый синдром проявляется как «феномен откладывания» [Pack G., Gallo J., 1938; Иванов С.В., Петелин Д.С., 2016; Петелин Д.С., 2018] — перенос планируемого визита в онкологическую клинку, дальнейших диагностических обследований и лечения на неопределенный срок. R. Paterson (1955) и J. Hendersen (1958) описали феномен откладывания с позиции психологической защиты, включающей в себя процессы вытеснения, проекции и регрессии. Во всех изученных нами случаях у 11 пациенток реакция избегания формировалась после обнаружения объемного образования в груди как при само - обследовании так и при врачебных осмотрах. В клинической картине ведущей является «тревожная симптоматика в форме нозофобий «cum materia» (страх перед объективно существующим заболеванием) [Иванов С.В., Петелин Д.С., 2016; Петелин Д.С., 2018], которая выражается в страхе возможного онкологического диагноза и, как следствие, откладывании обращения («прокрастинация» по Зверевой М.В., 2014) за специализированной помощью на срок от 1 до 3 месяцев, иногда до 1 года. При этом наличие серьезной патологии полностью осознается больными, в связи с чем у всех пациентов на протяжении периода отсрочки в психическом состоянии преобладает выраженная тревога. В структуре анксиозного комплекса доминирует опасение подтверждения онкологического диагноза и последующего лечения с множеством тяжелых осложнений, танатофобия. Помимо тревоги у больных отмечаются различные соматовегетативные проявления и дисфорические реакции с раздражительностью и слезливостью [Иванов С. В., Петелин Д. С., 2016; Петелин Д. С., 2018]. Длительное откладывание диагностических и лечебных мероприятий приводит к запоздалому обращению за помощью, когда болезнь достигала уже III - IV стадии, что значительно снижает эффективность лечения и ухудшает прогноз. Преморбидные свойства больных представлены акцентуацией по тревожному типу в рамках уклоняющегося (n=4; 36,4 %), шизоидного (n=4; 36,4 %) а также истерического (n=3; 27,7 %) расстройства личности. Дальнейшая динамика (спустя 3 – 12 месяцев) тревожно-фобической НР избегания характеризуется трансформацией в специфические синдромально завершенные НР на госпитальном этапе РМЖ с дифференциацией на 3 клинических типа – тревожно-депрессивную НР (n=6; 54,5%), тревожно-диссоциативную НР (n=4; 36,3%) и тревожно- гипоманиакальную НР (n=1; 9,09%).
На диагностическом этапе при установлении клинического диагноза РМЖ во всех изученных случаях психопатологические проявления манифестировали в ответ на сообщение диагноза в виде острых аффективно-шоковых реакций с преобладанием психомоторного возбуждения (двигательное возбуждение с тревогой, страхом смерти и чувством беспомощности), либо с явлениями субступора (двигательная заторможенность, апатия, замедление мышления), которые наблюдались в течение нескольких (от 1 до 4) дней. Непосредственно вслед за аффективно-шоковой реакцией, по мере адаптации к острому стрессу и относительной стабилизации состояния, развивалась неспецифическая[1] нозогенная реакция (ННР), продолжавшаяся в среднем до двух недель (10 - 14 дней) и выражавшаяся в виде стойкой тревоги с элементами депрессивной симптоматики. Дальнейшее преобразование ННР (в среднем через 10-14 дней после манифестации) с формированием четко очерченных психопатологических типов происходит на госпитальном этапе РМЖ, что вероятно обусловлено реализацией индивидуальных механизмов адаптации в пределах личностных особенностей больных и влиянием соматогенных факторов.
Тревожно-депрессивная НР (n=17)
На первый план в клинической картине выступает синдром генерализованной тревоги, представленный полиморфными тревожными опасениями, направленными в будущее (тревога вперед), формирующийся на фоне стойкой гипотимии. В структуре тревожно-фобической симптоматики доминирует страхи неблагоприятного течения онкологического заболевания (быстрое прогрессирование, метастазирование, развитие осложнений), «калечащей» операции и ее осложнений, летального исхода и осложнений наркоза (страх «не проснуться»). Сопутствующие тревожные опасения включают неблагоприятные социальные последствия болезни, нарушение супружеских отношений и инвалидизацию. Картину тревожных расстройств дополняют нарушения сна и аппетита. Депрессивная симптоматика представлена подавленностью, ощущением безнадежности, при этом явления гипотимии не достигают уровня развернутого депрессивного расстройства, а их динамика зависит от нозогенных и соматогенных факторов. Гипотимия и тревога сопровождаются выраженной астенией с чувством выраженной усталости, нарушениями концентрации внимания, непереносимостью привычных умственных нагрузок с эпизодами дисфории (раздражительная слабость). Влияние соматогенных факторов в половине случаев связано с применением хирургической, лучевой или химической кастрации. Развивающийся в ходе гормонотерапии «посткастрационный синдром» характеризуется полиморфными вегето-сосудистыми расстройствами. В ряду преморбидных личностных свойств в одинаковой степени представлены акцентуации как по тревожному, так и по гипертимическому типу в рамках истерического (n=9; 52,9%) и шизоидного (n=8; 47,1%) расстройства личности (РЛ). При этом обращает на себя внимание высокая прямая корреляционная связь (коэфициент Фехнера Ф = 0,76; р <0,01) тревожно-депрессивной реакции и акцентуации личности по тревожному типу, что указывает на накопление определенных преморбидных характеристик в этой группе. Выявляется статистически достоверная обратная связь (Ф = -0,87, р <0,01) между тревожно-депрессивной нозогенией и конституциональной гипертимией и слабая прямая связь с личностными особенностями аффективного (биполярного) круга (Ф = 0,22, р <0,01). Соматогенные факторы представлены в 8 (47%) случаях явлениями посткастрационного синдрома (осложнение терапии при эстрогенположительном РМЖ), включая приливы и другие полимфорные соматовегетативные расстройства, способствующие усугублению гипотимии и тревожных расстройств [Шушпанова О. В., 2016, 2017].
Тревожно - диссоциативная НР (n=9)
Клиническая картина представлена парциальными диссоциациативными расстройствами в сочетании с психопатизацией, конверсионной симптоматикой и признаками латентной тревоги. Диссоциативные расстройства реализуются явлениями частичной аутопсихической и аллопсихической деперсонализации и дереализации. Больные сообщают об ощущении нереальности окружающей обстановки, занимают позицию стороннего наблюдателя за собственными чувствами и поступками. Клиническая картина диссоциативных расстройств дополняется девальвацией опасности онкологического заболевания и его последствий для жизни и здоровья(«компартмент диссоциация») с надеждой на «врачебную ошибку». При этом полного отрицания болезни не наблюдается, речь идет о преуменьшении тяжести патологии (доброкачественной природы заболевания) с исключением ее особенно тяжелых аспектов, имеющих угрожающий для больных смысл (летальный исход). Психопатические проявления представлены демонстративной бравадой, неадекватно оптимистичной оценке тяжести болезни, ее прогноза и собственных перспектив. Однако за фасадом демонстрируемого мнимого благополучия выявляются признаки стойкой латентной тревоги - эпизодические ситуационно обусловленные явления канцерофобии, танатофобии, инсомнические расстройства, дисфорические реакции. Указанные диссоциативные и тревожные расстройства сохраняются на всем протяжении нозогении, однако отмечаются значительные изменения в их пропорции в зависимости от соматогенных и нозогенных факторов: в случае наличия четкой положительной динамики явления диссоциации в клинической картине перекрывают и маскируют тревожную симптоматику. В случае выявления РМЖ на терминальных стадиях и наличия множественных отдаленных метастазов в психическом состоянии больных превалируют тревожные расстройства. Таким образом, диссоциативные и тревожные расстройства обнаруживают антагонистические коморбидные соотношения. Конверсионные расстройства представлены набором полиморфной симптоматики: ощущение кома в горле или за грудиной, ватность ног, онемение кончиков пальцев рук, ног, резкое головокружение, ощущение тяжести, «каши» в голове в ответ на введение химиопрепаратов. Во всех 9 наблюдениях диссоциативная симптоматика с явлениями «компартмент диссоциации» формируется по механизму «двойного сознания» [Иванов С.В., Петелин Д.С., 2016] у лиц с истерической акцентуацией, которая занимает доминирующее положение в структуре личности в рамках истерического (диссоциативная истерия) РЛ (n=5; 55,5%) или интегрируется наряду с шизоидными свойствами в пределах шизотипического РЛ («истеро-фершробены»; n=4; 44,4%). Кроме того, наблюдается значимое (Ф = 0,65, р<0,01) накопление конституциональной гипертимии и достоверная отрицательная корреляционная связь с тревожным типом РЛ (Ф = - 0,57, р<0,01) [Шушпанова О. В., 2016, 2017].
Тревожно-гипоманиакальная НР (n=4)
Клиническая картина характеризуется смешанным аффективным состоянием со стертым, субклинически выраженным гипоманиакальным аффектом и тревожной симптоматикой с преобладанием психомоторного возбуждения. Подобный тип НР был описан у больных со злокачественными новообразованиями органов репродуктивной системы [Самушия М.А., Мустафина Е.А. 2007]. Поведенческие особенности представлены явлениями гиперактивности с адекватным ситуации направлением деятельности: поиск ведущих онкологических клиник, «лучших» специалистов и «правильных» методов лечения. При этом поведение остается в рамках уравновешенно-спокойного модуса, признаки тревоги наблюдаются лишь в непредвиденных ситуациях, связанных, как правило, с осложнениями противоопухолевой терапии. Тревожная симптоматика представлена опасениями быстрого прогрессирования заболевания в сочетании с попытками ускорить госпитализацию, настойчивыми просьбами как можно быстрее «избавиться от болезни». В пределах эпизодов тревоги отмечается беспокойство, неусидчивость, идеаторное возбуждение, ранняя инсомния (трудности засыпания) с мысленным «прокручиванием» всевозможных вариантов дальнейшего развития событий. Нарушений комплаенса не наблюдается: больные пунктуально выполняли все медицинские рекомендации, регулярно являлись на прием к онкологу.
Преморбидные свойства представлены шизотипическим РЛ (экспансивные шизоиды), сопряженным с явлениями стойкой гипертимии (с коэффициентом корреляционной связи (Ф = 0,39, р=0,012) [Шушпанова О. В., 2017]: стеничность, повышенная работоспособность, устойчивость к неблагоприятным событиям повседневной жизни. Явления гипертимии дополняются признаками гипонозогнозии: отсутствие должного внимания к своему здоровью, «равнодушное» отношение к физическому самочувствию и соматическому благополучию (игнорирование любых проявлений нездоровья). Подобные явления интерпретируются как функция присущего пациентам с шизотипическим РЛ дефицитом телесного самосознания и отчуждением соматопсихической сферы по типу “сегментарной деперсонализаци” [Ladee G. A., 1966, Смулевич А. Б., Волель Б. А., 2008; Смулевич 2005; Смулевич с соавт., 2019]. В ряду последствий гипонозогнозии может рассматриваться факт позднего первичного обращения пациентов с данным типом НР к онкологу, как правило на отдаленных этапах заболевания (III–IV стадия РМЖ).
Клиническая характеристика нозогенных психических расстройств у больных раком молочной железы на этапе отдаленного катамнеза
В выборке №2, сформированной из 52 пациентов, обследованных на этапе отдаленного катамнеза РМЖ, выделены пять клинических вариантов патологической динамики расстройств личности:
ПРЛ по типу ипохондрической дистимии [Weitbrecht H.J., 1952] (n = 23)
В 11 случаях ПРЛ по типу ипохондрической дистимии формировалось на отдаленном катамнестическом этапе рака молочной железы у больных с тревожно - депрессивной нозогенной реакцией в анамнезе в условиях медленного прогрессирования онкологического заболевания. В 6 случаях развитие формировалось у больных с диссоциативной нозогенной реакцией и еще в 6 случаях — с тревожно - фобической реакцией в анамнезе. Характерными клиническими признаками данного типа ПРЛ являются стойкие аффективные расстройства (гипотимия) с явлениями «деморализации» [Frank J., 1974] и выраженной тревогой с ипохондрическими фобиями (страх дальнейшего прогрессирования опухоли, возникновения нового злокачественного образования, танатофобии). Аффективные расстройства представлены стойкой гипотимией с ощущением подавленности, плаксивостью, пессимистическими идеями, явлениями «деморализации» - осознание безнадежности и отчаяния, бесперспективности существования, собственной беспомощности, никчемности, безвыходности ситуации, «провала», «тупика». Во всех случаях депрессивная симптоматика сопровождалась астеническими проявлениями и нарушениями сна, что соответствовало клиническим критериям этого типа ипохондрического развития [Волель Б.А., 2009]. Соопутствующая тревога представлена явлениями канцерофобии и танатофобии. Больные придерживались особого «охранительного» режима - большинство пациенток этой группы (n=15, 65,2%) оставили работу в связи с заболеванием. Получены высокие показатели значимой положительной корреляционной связи тревожной акцентуации личности (Ф = 0,85, р <0,001) и манифестирующим ипохондрическим ПРЛ. В анамнезе выявляются тревожно-аффективные реакции в условиях стресса (профессиональные, финансовые, семейные события). Тревожная акцентуация выступает чаще всего в рамках уклоняющегося (n=9; 39,1%, Ф = 0,32, р = 0,02), истерического (n=8; 34,7 % Ф =0.18, р = 0,03) и шизоидного (n=6; 26,1% Ф =0.17, р = 0,03) РЛ. Наиболее характерной предшествующей НР на госпитальном этапе у этих больных по данным анамнеза являлась тревожно-депрессивная реакция (n=16; 69,5%, Ф =0.45, р <0,001). [Шушпанова О.В., 2017].
Затяжная эндоформная гипоманиакальная реакция с явлениями посттравматического роста [Tedeschi, R.G., Calhoun, L.G, 1995.] (n=9)
У 9 больных вслед за благополучным исходом операции и/или консервативной терапии (лучевая и химиотерапия) на раннем катамнестическом этапе (от полугода после операции) в условиях ремиссии онкологического заболевания манифестировала стойкое затяжное гипоманиакальное состояние. Наряду с повышением активности и переносимости нагрузок наблюдается смена жизненных приоритетов с ориентацией на более высокие моральные ценности по типу личностного сдвига вследствие перенесенного «экзистенциального криза» в виде онкологического заболевания. Наблюдалось формирование новых «положительных» личностных качеств, открытие у себя «новых» творческих способностей. Подобные «позитивные» изменения личности в результате пережитой травмы или тяжелого жизненного кризиса были описаны в 1995 г. психологами L.G. Calhoun и R. Tedeschi как феномен «посттравматического роста» (posttraumatic growth, PTG) [Tedeschi, R.G., Calhoun, L.G, 1995.] По прошествии от трех до восьми лет прослеживается определенная динамика гипоманиакальных реакций этого типа. В случае рецидива с возодновленем прогрессирования болезни отмечалась полная инверсия аффекта с формированием картины нозогенной депрессии (в 5 случаях) либо дистимии (в 2 случаях). Еще в двух наблюдениях формировалось субклиническое смешанное состояние – отдельная депрессивная симптоматика (подавленность, пессимизм в отношении дальнейшего прогноза заболевания) на фоне сохраняющейся психомоторной активности в пределах конституциональной гипертимии. Эндоформной гипоманиакальной реакции с явлениями посттравматического роста предшествовали тревожно -депрессивная (в 7 случаях) или тревожно-диссоциативная (в 2 случаях) НР. В качестве конституционального предрасположения выступает акцентуация по типу гипертимии в рамках истерического РЛ (n=5; 55,5%, Ф =0.71, р <0,001) либо шизоидного РЛ (экспансивные шизоиды) (n=4; 44,4%, Ф =0.38, р <0,001).
Ипохондрическое ПРЛ по типу «паранойи борьбы» [Kretschmer E., 1927; Иванов С.В., Самушия М.А. с соавт., 2010] (n = 9)
Ипохондрическое развитие по типу “паранойи борьбы” представлено стойкими проявлениями паранойяльного круга: сверхценными идеями максимально возможного преодоления болезни (сверхценной ипохондрией «cum materia»), не достигающими уровня бредовых феноменов («борьба с недугом — основной смысл жизни»). ПРЛ данного типа формируется в условиях длительного прогрессирующего течения онкологического заболевания.
При выявлении признаков неблагоприятного прогноза РМЖ у пациентов формируется сверхценная идея преодоления тяжелого недуга. Пациенты демонстрируют непоколебимую убежденность в полном выздоровлении, проявляют готовность к использованию любых методов лечения, настойчивость в поиске соответствующих специалистов и информации о доступных средствах терапии (свойственный паранойяльным личностям «субманиакальный аффект, [Specht G., 1908; Ewald G., 1925]). «Преодоление» болезни осуществляется как правило с помощью традиционных, но максимально интенсифицированных методов терапии, с установлением жесткого регламента всех сторон повседневной деятельности, ипохондрической фиксации и сутяжности в отношении врачебных назначений. Большая часть больных этой категории продолжали активную профессиональную деятельность, демонстрируя стратегию «преодолевающего поведения» [Barsky A., Klerman G. 1983]. Среди преморбидных особенностей больных отчетливо выступает акцентуация по паранойяльному типу (гипопараноическая конституция [Иванов С.В., Самушия М.А. с соавт., 2010]) (Ф = 1, р <0,001) в рамках шизоидного (экспансивные шизоиды, n=3), псевдопсихопатическое состояние по типу vershrobene (n = 2, Ф = 0.24, р = 0,05), истерического ( n = 2, 22,2%, Ф = 0.22, р = 0,05 ) РЛ и ананкастного РЛ (n =2, 22.2%, Ф = 0.22 , р <0,001). На раннем госпитальном этапе у больных этой группы отмечались тревожно-гипоманиакальная (n=7) или тревожно-диссоциативная (n=2) нозогенные реакции.
ПРЛ по типу аберрантной ипохондрии [Deny G., Сamus P., 1905] (n=7)
В клинической картине аберрантной ипохондрии центральное место занимает недооценка тяжести собственного состояния (отсутствие эмоциональной реакции на угрожающий смысл диагноза) с полным игнорированием факта возможного прогрессирования болезни и убежденностью на фоне повышенного аффекта в способности собственными силами преодолеть телесный недуг. После выписки из стационара такие больные полностью отказываются от соблюдения любых рекомендаций. Даже в случаях распространенного метастазирования опухоли пациенты, не обнаруживая даже минимальных признаков тревоги и депрессивных проявлений, сохраняют неадекватный клинической ситуации оптимизм с убежденностью, убежденность в быстром и полном выздоровлении, восстановлении прежнего уровня физической активности («полет в здоровье» по A. Beisser, 1979).
В четырех случаях (57,1%) развитие по типу аберрантной ипохондрии [Deny G., Сamus P., 1905; Смулевич А.Б.; Волель Б.А., 2008; Смулевич А.Б. с соавт., 2019] манифестировало у лиц с шизотипическим РЛ с явлениями конституциональной гипертимии. В качестве основы для формирования аберрантной ипохондрии в подобных случаях рассматривается присущие шизотипическим личностям явления проприоцептивного диатеза по типу «сегментарной деперсонализации» [Волель Б.А., 2009]. В остальных наблюдениях (n=3, 42,8%) явление аберрантной ипохондрии развивалось в рамках шизофренической нозогении у пациентов с соответствующими преморбидными свойствами (шизотипическое РЛ, вялотекущая психопатоподобная шизофрения), что следует интерпретировать как «конституциональный тип реакции» (по Ганнушкину П.Б.). Так как все 7 пациентов этой группы обладали идентичными личностными параметрами, были получены высокие показатели коэффициента сопряженности и установлена прямая корреляционная связь с наличием определенных РЛ, а именно шизоидным РЛ (Ф = 0.36, р = 0,01), сопряженным с конституциональной гипертимией (Ф = 0.65, р<0,001). Развитию по типу аберрантной ипохондрии предшествовали тревожно - гипоманиакальная (n=4) и тревожно -диссоциативная (n=3) нозогенные реакции.
ПРЛ по типу «новой жизни»[2][Mayer-Groß W.,1920]; по типу «второй жизни» [Смулевич А.Б., 2005] (n=4)
Развитие по типу «новой» / «второй» жизни формируется на госпитальном этапе при явлениях сильного психосоматического стресса [Самушия М.А., 2006; Волель Б.А.,2009]. Первые признаки патохарактерологических изменений обнаруживаются на катамнестическом этапе (от полугода и более после диагностики злокачественного новообразования) РМЖ. Во всех четырех случаях после окончания противоопухолевого лечения и выписки из стационара на высоте тревожного состояния, сопровождающегося растерянностью, подавленностью и танатофобией, появляется симптоматика, характерная для диссоциативного расстройства. В результате по мере стабилизации соматического состояния ранее стеничные и целеустремленные пациенты вопреки ожиданиям по ипохондрическим соображениям отказываются от возобновления профессиональной деятельности. Свойственное ранее сознание полного контроля над собственной жизнью, ощущение неуязвимости и безопасности после манифестации онкологического заболевания сменяется полной «потерей доверия к телу» [Feldman H., 1972; Волель Б.А. 2009] и страхом повторения соматической катастрофы (возможного рецидива, дальнейшего метастазирования опухоли) - «оборонительная тревога» по В.И. Рабинович [1940]. Развитие по типу новой жизни формировалось у лиц с экспансивной (шизоидной) (n=2, 50%,) и нарциссической (истерической) (n=2, 50%,) конституцией, основными характеристиками которых до развития РМЖ являлись гипертимия и стеничность (Ф = 0.25, р = 0,01) при минимальных, но отчетливых сопутствующих признаках тревожной акцентуации (Ф = 0.11, р = 0,05). В результате нозогенного стресса у пациентов данной группы происходит трансформация личностного склада со сменой доминанты с гипертимии на тревожность, определяющую в дальнейшем основные клинические проявления ПРЛ данного типа. Патохарактерологическому развитию предшествовали тревожно-депрессивная (n=2), тревожно-диссоциативная (n=1) или тревожно-гипоманиакальная (n=1) НР.
Терапия нозогенных психических расстройств (реакций и патологических развитий личности) у больных раком молочной железы
Лечение психических расстройств при РМЖ проводилось с применением методов психофармакотерапии. Выбор схемы терапии, подбор оптимальных доз и длительность курса определялись индивидуально в соответствии с динамикой психического и соматического статуса пациентов, а также с учетом потенциальных лекарственных взаимодействий (опосредованных системой изоферментов цитохрома Р450) в условиях полихимиотерапии. Для оценки эффективности лечения использовались специальные шкалы: Госпитальная шкала тревоги и депрессии (HADS, Zigmond A. S., Snaith R.P., 1983); шкала общего клинического впечатления (CGI, McGuya W., 1976) для оценки тяжести заболевания (CGI-S «тяжесть») и улучшения (CGI-I «улучшение»). Эффективность терапии оценивалась через 6 недель лечения (непосредственный эффект), и через 12 недель (отдаленный эффект). Длительность психофармакотерапии варьировала от 3 до 18 месяцев (в среднем 10±2 месяцев). Показания к фармакотерапии были установлены у 23 пациентов первой выборки (76,6%), находящихся на госпитализации по поводу РМЖ (рисунок 1). Среди больных второй выборки показания к психофармакотерапии варьируют в зависимости от типа динамики ПРЛ. В общей сложности потребность в медикаментозной коррекции во второй выборке составила 40 из 52 больных (76,9%). Терапия пациентов с тревожно – фобической НР избегания (n = 11) отдельно не проводилась, так как эта реакция являлась преходящей с последующей трансформацией в другие виды НР.
Выбор фармакопрепаратов осуществлялся в зависимости от преобладания в клинической картине той или иной симптоматики: в случае преобладания тревожно - депрессивной симптоматики назначались средства с противотревожным и/или седативным эффектом, такие как пароксетин[3](10 - 40 мг/сут), миртазапин (15 – 45 мг/сут), флувоксамин 50 -100 мг/сут, амитриптилин (50 – 100 мг/сут). В случае преобладания тоскливого аффекта с признаками апатии назначались препараты с психостимулирующим (группы СИОЗС) и/или «двойным» действием (ИОЗСиН): сертралин[4] (до 100 мг/сут), венлафаксин3 (до 150 мг/сут), дулоксетин3 (до 120 мг/сут). С целью купирования тревожных и инсомнических расстройств у пациентов дополнительно к терапии антидепрессантами назначались анксиолитические препараты (диазепам 5 мг/сут, алпразолам 0,5 мг/сут, клоназепам 0,5 мг/сут) либо гипнотики (зопиклон 3,75 - 5,75 мг/сут, золпидема тартат 5 мг/сут). В случаях тяжелых
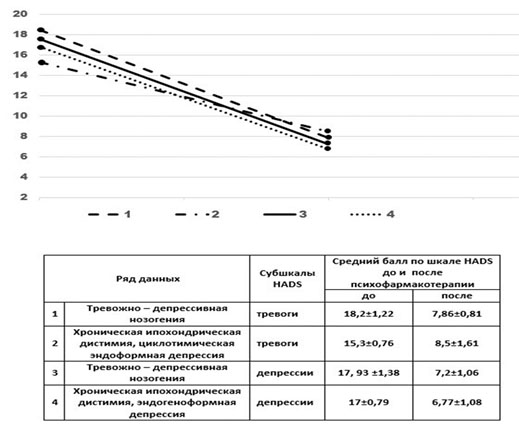
Рисунок 1. Динамика средних стартовых баллов Госпитальной шкалы
тревоги и депрессии (HADS) в течение курса терапии
форм диссоциативной и паранойяльной симптоматики, сопряженной с повышенным аффектом требовалась коррекция атипичными антипсихотиками (кветиапин 25 – 100 мг/сут, хлорпротиксен 25 – 100 мг/сут, палиперидон 3 – 6 мг/сут).Отмечена высокая эффективность психофармакотерапии для больных с расстройствами тревожно – депрессивного спектра. Ответ на терапию антидепрессантами и анксиолитиками наблюдался при разных нозогениях, в среднем, через 7-14 дней с редукцией тревожной и депрессивной симптоматики до субсиндромального уровня (таблица 1). В ряду признаков улучшения пациенты отмечали значительное снижение уровня тревоги, нормализацию сна, аппетита, восстановление аффективного фона к 6 неделе лечения. Стабилизация клинического эффекта наблюдалась к 12 неделе психофармакотерапии. В группах больных с расстройствами диссоциативного и паранойяльного круга отмечалось улучшение комплаентности больных с редукцией психомоторного возбуждения, раздражительности и подозрительности в адрес медицинских работников. Подробные данные оценки эффективности псхофармакотерапии приведены в таблице 1.
Таблица 1. Оценка эффективности психофармакотерапии у больных с нозогениями с помощью шкалы (CGI-I). Критерий респондеров: балл CGI-I равный 5 («улучшение») или выше, до 6 баллов («выраженное улучшение») по завершении терапии.
|
Нозогенные расстройства |
Количество респондеров с клиническим улучшением по шкале CGI – I от 5 баллов и выше, в % соотношении |
Средний суммарный балл Z среди респондеров по шкале CGI – I (улучшение) |
|
Тревожно -гипоманиакальная НР |
Эффективность сложно оценить |
|
|
Тревожно - диссоциативная НР |
66,6% |
Z = 5 |
|
Тревожно - депрессивная НР |
85% |
Z = 5,5 |
|
Затяжная эндоформная гипоманиакальная реакция |
71% |
Z = 5,5 |
|
ПРЛ по типу новой жизни |
Эффективность сложно оценить |
|
|
ПРЛ по типу аберрантной ипохондрии |
60% |
Z = 3,7 |
|
ПРЛ по типу паранойи борьбы |
67% |
Z = 4 |
|
ПРЛ по типу ипохондрической дистимии |
78,2% |
Z = 5,5 |
Установлена хорошая переносимость психофармакотерапии. Нежелательные явления отмечались лишь в 5 случаях, ограничивались тошнотой, сонливостью и головокружением. Не зафиксировано ни одного случая неблагоприятных лекарственных взаимодействий между психотропными средствами и препаратами, использующимися для химиотерапии РМЖ.
ЗАКЛЮЧЕНИЕ
Результаты диссертационного исследования по теме «Психические расстройства у больных злокачественными новообразованиями молочной железы (клиника, психосоматические соотношения, терапия)» позволили сформулировать следующие выводы:
- Нозогенные расстройства при РМЖ представлены двумя нозологическими категориями: реакции (НР) и патологические развития личности (ПРЛ), дифференцирующиеся в зависимости от различий в синдромальной структуре.
- Психопатологическая структура, динамика и нозологическая принадлежность психических расстройств при РМЖ определяются констелляцией факторов: связанные с РМЖ нозогенные (клинические проявления, прогноз и обстоятельства онкологического заболевания) и соматогенные («медицинская кастрация» при терапии эстрогензависимого РМЖ) воздействия, структура конституциональных аномалий (расстройства личности - РЛ).
- Пропорция вклада связанных с РМЖ (нозогенных, соматогенных) факторов и патохарактерологических аномалий в формирование нозогенных расстройств варьирует в зависимости от этапа РМЖ: 1) первично-диагностический (выявление РМЖ) - выявляются недифференцированные стресс-провоцированные шоковые реакции, 2) стационарный лечебно-диагностический – типологически дифференцированные НР, 3) катамнестический – ПРЛ и затяжные аффективные реакции.
- НР при РМЖ дифференцируются на 4 типа, обнаруживающие различия как в психопатологической структуре расстройств, так и пропорции вклада собственно нозогенных, соматогенных и личностных факторов.
4.1. Тревожно-депрессивная НР формируется на базе РЛ разных кластеров при значительном вкладе соматогенных факторов («посткастрационный синдром») – 8 (47%) больных.
4.2. Тревожно-диссоциативная НР манифестирует при аномалиях личности шизотипического (55,5%) или истерического (44,4%) круга.
4.3. Тревожно-гипоманиакальная НР развивается на фоне гипертимической акцентуации (100%) в рамках шизотипического (гипертимического, 50%) или шизоидного (экспансивные шизоиды, 50%) РЛ.
4.4. Затяжная эндоформная гипоманиакальная НР с явлениями посттравматического роста манифестирует на отдаленном (постгоспитальном) этапе в условиях стойкой ремиссии РМЖ на базе аффективной предиспозиции – эмоциональная лабильность в рамках истерического РЛ (55,5%), стеничность/гипертимия в рамках шизоидного РЛ (44,4%), с последующей инверсией аффекта с развитием депрессивной симптоматики в случае прогрессирования заболевания.
- ПРЛ при РМЖ формируются на отдаленном (постгоспитальном) этапе РМЖ, психопатологически дифференцированы по типу 1) ипохондрической дистимии, 2) «паранойи борьбы», 3) «аберрантной ипохондрии» и 4) «новой жизни».
- Психические расстройства при РМЖ определяют высокую частоту показаний к психофармакотерапии – 76,6% пациентов с НР и 76,9% пациентов с ПРЛ. Эффективная фармакологическая коррекция психических расстройств у больных РМЖ достигается курсами 3 – 18 недель с дифференцированным выбором препаратов в зависимости от типа НР или НРЛ: антидепрессанты в минимальных-средних дозах (кроме гипоманиакальных НР), при необходимости в сочетании с анксиолитиками (тревожные НР, инсомния); минимальные дозы атипичных антипсихотиков (НРЛ, гипоманиакальная НР).
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ И ПЕРСПЕКТИВЫ ДАЛЬНЕЙШЕЙ РАЗРАБОТКИ ТЕМЫ
Проведенное исследование клинических особенностей, дифференциации и генеза нозогенных психических расстройств у больных РМЖ позволяет применять клинико-психопатологический и психометрический методы в диагностике нозогенных психических расстройств с их клинической дифференциацией, согласно предложенной в исследовании типологии. Тактика психофармакотерапии в отношении пациентов с РМЖ позволяет использовать персонализированный подход с учетом основных синдромокомплексов «мишеней». Предложенная схема подбора психофармакотерапии больных РМЖ исключает нежелательные перекрестные лекарственные взаимодействия конкретных противоопухолевых препаратов и психотропных средств в соответствии с данными об их фармакологической активности в отношении системы ферментов цитохрома P 450.
Результаты исследования могут в значительной степени способствовать оптимизации психиатрической и психологической помощи онкологическим пациентам на лечебно-диагностическом этапе в условиях онкологического стационара, упростить оценку адаптационных возможностей и эффективности психофармакотерапии у больных РМЖ с сопутствующими нозогенными психическими расстройствами с целью улучшения их эффективности
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
Статьи в рецензируемых журналах, рекомендованных ВАК:
- Шушпанова, О.В. Психические расстройства у больных РМЖ / О.В.Шушпанова // Журнал неврологии и психиатрии им. С. С. Корсакова. – – №3. – С. 87 – 91.
- Шушпанова, О.В. Гипоманиакальные расстройства при РМЖ /О.В. Шушпанова // Психические расстройства в общей медицине. – 2013. – №1. – С. 21 –
- Шушпанова О. В. Терапия нозогенных реакций и развитий личности у больных РМЖ / О. В. Шушпанова // Психические расстройства в общей медицине. – – №3. – С. 21 – 27.
- Шушпанова, О.В. Взаимосвязи нозогенных психических реакций и расстройств личности с преморбидными личностными характеристиками у пациенток при раке молочной железы / О. В. Шушпанова // Сибирский вестник психиатрии и наркологии. – – №4. – С. 92-97.
- Шушпанова, О.В. Психические нарушения у больных раком молочной железы: дифференцированный подход к изучению нозогений / О.В. Шушпанова // Журнал неврологии и психиатрии им. С.С. Корсакова. – 2017. – Т.117. – №3. – С. 18 – 26.
- Шушпанова, О.В. Антидепрессанты в терапии расстройств тревожно-депрессивного круга у больных раком молочной железы / О.В. Шушпанова, С.В. Иванов, Т.В. Шушпанова // Психические расстройства в общей медицине. – 2019. – №2-4. – С. 18 – 26.
- Шушпанова, О.В. Терапия больных раком молочной железы с тревожно-депрессивными расстройствами. / О.В. Шушпанова, С.В. Иванов, Т.В. Шушпанова // Якутский медицинский журнал. – 2020. – №1 (69). – С. 34 – 38.
- Шушпанова, О.В. Применение антидепрессантов в комплексной терапии у больных раком молочной железы / О.В. Шушпанова // Сибирский вестник психиатрии и наркологии. – 2021. – №1 (110). – С. 19 – 31.
Статьи и тезисы в других периодических изданиях
- Шушпанова О.В. Нозогенные реакции у больных РМЖ / О.В. Шушпанова // Актуальные вопросы психиатрии и наркологии, 2011, выпуск 15, С. 237 - 238.
- Shushpanova O.V. Different nosogenic reactions in patients with breast cancer / O. V. Shushpanova // Abstracts of the 21th European Congress of Psychiatry. Nice, France, 6-12 April 2013, 28, Suppl. 1, P. 1 (А. 1634).
- Шушпанова, О.В. Психические нарушения у больных при раке молочной железы: дифференцированный подход в исследовании. / О.В. Шушпанова // В сб. Школа В.М. Бехтерева: от истоков до современности, материалы Всероссийской научно-практической конференции с международным участием, посвященной 160-летию со дня рождения В.М. Бехтерева и 110-летию Санкт - Петербургского научно - исследовательского психоневрологического института им. В.М. Бехтерева. – 2017. – С. 178 -179.
- Shushpanova O.V. Mental disorders in patients breast cancer: differentiated approach to the study nozogeny / O.V. Shushpanova // Abstracts of the 25th European Congress of Psychiatry. Nice, France, 1 - 4 april 2017, Vol. 41, P. 675.
- Shushpanova O.V. Dfferentiated approach to the study nozogeny in patients breast cancer/ O. V. Shushpanova // Abstracts of the 26th European Congress of Psychiatry. Nice, france 3 - 6 March 2018,Vol. 48, P. 630.
- Shushpanova, O. Shushpanova “Therapy of breast cancer patients with disorders of the anxiety-depressive spectrum” 29th EPA Virtual Congress of Psychiatry // European Psychiatry, Vol.64, Supplement April 2021. - p. S 935.
- Шушпанова О.В., Иванов С.В., Шушпанова Т.В. ”Фармакотерапия расстройств тревожно-депрессивного круга у больных раком молочной железы” / XVII Съезд психиатров России совместно с международным Конгрессом Всемирной психиатрической ассоциации «Интердисциплинарный подход к коморбидности психических расстройств на пути к интегративному лечению», 15–18 мая 2021 года, Санкт-Петербург [Электронный ресурс www.psychiatr.ru/events/833]: тезисы / под общей редакцией Н.Г. Незнанова. — СПб.: НМИЦ ПН им. В.М. Бехтерева, 2021: 1714-1717
[1] Неспецифическая нозогенная реакция развивается по универсальному механизму психогенной реакции на острый стресс (неспецифическая реакция на стресс [Selye H., Szabo S., 1955]).
[2] Термин заимствован из исследований W. Majer-Groß (1920) и сопоставим с определением «вторая жизнь» J. Vie (1939).
[3] Пароксетин, венлафаксин и дулоксетин не использовались у женщин, получавших противоопухолевую терапию препаратами «тамоксифен» и «капецитабин (кселода)».
[4] Сертралин оказывает ингибирующее воздействие на изофермент 2D6 в суточных дозах свыше 75 мг.

