Бурминский Денис Сергеевич
«Резидуальные психотические расстройства в ремиссии шизофрении с приступообразно-прогредиентным течением: клиническая типология и
терапевтические подходы»
14.01.06 - «Психиатрия»
Медицинские науки
Д 001.028.01
Федеральное государственное бюджетное научное учреждение
«Научный центр психического здоровья»
115522 Москва, Каширское шоссе, 34
Телефон диссертационного совета: (495) 109-03-69
e-mail: dissovet@psychiatry.ru
Дата защиты диссертации – 18 июня 2018 г.
Дата размещения диссертации
на официальном сайте ФГБНУ НЦПЗ – 22 марта 2018 г.
http://www.ncpz.ru/cond/2/diss/2018/271
На правах рукописи
Бурминский Денис Сергеевич
РЕЗИДУАЛЬНЫЕ ПСИХОТИЧЕСКИЕ РАССТРОЙСТВА В РЕМИССИИ ШИЗОФРЕНИИ С ПРИСТУПООБРАЗНО-ПРОГРЕДИЕНТНЫМ ТЕЧЕНИЕМ: КЛИНИЧЕСКАЯ ТИПОЛОГИЯ И
ТЕРАПЕВТИЧЕСКИЕ ПОДХОДЫ
Специальность: 14.01.06 – Психиатрия (медицинские науки)
А в т о р е ф е р а т
диссертации на соискание ученой степени кандидата
медицинских наук
Москва – 2018
Работа выполнена в Федеральном государственном бюджетном научном учреждении «Научный центр психического здоровья»
Научный руководитель:
доктор медицинских наукМорозова Маргарита Алексеевна
Официальные оппоненты:
Иванов Михаил Владимирович, доктор медицинских наук, профессор, ФГБУ «Санкт-Петербургский научно-исследовательский психоневрологический институт им. В.М. Бехтерева», отделение биологической терапии психически больных, руководитель
Данилов Дмитрий Сергеевич, доктор медицинских наук, Клиника психиатрии им. С.С. Корсакова Университетской клинической больницы №3 ФГАОУ ВО «Первый московский государственный медицинский университет им. И.М. Сеченова», третье общепсихиатрическое отделение, заведующий
Ведущая организация:
Федеральное государственное бюджетное учреждение «Национальный медицинский исследовательский центр психиатрии и наркологии им. В.П. Сербского».
Защита состоится «18» июня 2018 г. в 11:00 на заседании диссертационного совета Д 001.028.01 в Федеральном государственном бюджетном научном учреждении «Научный центр психического здоровья» по адресу: 115522, Москва, Каширское шоссе, дом 34.
С диссертацией можно ознакомиться в библиотеке и на сайте Федерального государственного бюджетного научного учреждения «Научный центр психического здоровья» http://www.ncpz.ru
Автореферат разослан «_____» апреля 2018 года.
Ученый секретарь
диссертационного совета,
кандидат медицинских наукНикифорова Ирина Юрьевна
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность темы исследования. Несмотря на значительные успехи фармакологии в области психиатрии и появление на рынке большого количества антипсихотических препаратов с различными механизмами действия, проблема недостаточно эффективного лекарственного ответа при терапии шизофрении является одной из ведущих для современной психиатрии. По различным данным, до 40% пациентов, несмотря на проводимое лечение, не достигают достаточного качества ремиссии (Conley R.R., Buchanan R.W., 1997; Kahn R.S. et al., 2008; Lieberman J.A. et al., 2005; Jauhar S. et al., 2012). Sharif Z. пишет, что антипсихотики способствуют формированию полной ремиссии после острого эпизода только в 60-85% случаев, т.е. у 15-40% пациентов сохраняются болезненные проявления. При этом автор имеет в виду низкую эффективность лечения в отношении позитивных симптомов в состоянии ремиссии, которые обычно подвергаются значительной редукции на фоне антипсихотической терапии в остром состоянии, чем другие психопатологические образования, такие как негативные симптомы, когнитивные нарушения, ауто- и гетероагрессивное поведение и коморбидные расстройства настроения (Sharif Z.A., 1998).
Успехи в области психофармакологии и постоянное развитие новых диагностических инструментов позволили детальнее проанализировать течение заболевания, что отразилось в более четком определении понятия ремиссии и способствовало разработке типологии этого периода заболевания. Так, согласно критериям ремиссии при шизофрении, разработанных рабочей группой во главе с N. Andreansen, оказалось, что описать типичную ремиссию при параноидной шизофрении, свободную от какой-либо психотической симптоматики, не представляется возможным, поэтому в этом состоянии у больного допускается присутствие резидуальных психотических симптомов, выраженность которых не оказывала бы существенного влияния на его функционирование (Andreansen N.C. et al., 2005). Другие авторы также рассматривали резидуальные психотические расстройства как один из основных типологических признаков ремиссии (Смулевич А.Б. и др., 2006, 2007, 2008; Мосолов С.Н. и др., 2011).
Таким образом, резидуальная психотическая симптоматика в ремиссии параноидной шизофрении не исключение, а скорее правило. Эти нарушения существенно влияют на многие аспекты жизни больного, поэтому они требуют к себе особого внимания и специальных терапевтических подходов. Однако до сих пор эффективных и хорошо воспроизводимых методов лечения этих расстройств не разработано. Некоторые из методов показывали незначительный положительный эффект, но ни один не стал основой рутинной клинической практики (Popovic I. et al., 2011; Fraile M.G. et al., 2013; Weiner E. et al., 2010).
При разработке таких подходов в настоящее время исследователи сталкиваются с существенными затруднениями, так как представление о природе остаточной психотической симптоматики окончательно не сформировано. Некоторые авторы придерживаются точки зрения, что психопатологические нарушения в ремиссии отличаются по своей природе от внешне сходных расстройств, возникающих в период обострения (Kubera K.M. et al., 2014), что и объясняет низкую эффективность терапевтических схем, использованных в острый период, в ремиссии. Наиболее распространенная концепция патогенеза психотических симптомов традиционно связывает их с дисфункцией допаминовой системы (Carlsson A., Lindqvist M., 1963; Howes O.D., Kapur S., 2009), однако попытки влияния на эту систему (сводящиеся в той или иной степени её блокады) эффективны в отношении острых психотических симптомов, но не дают отчетливо положительного результата при терапии резидуальных психотических расстройств.
Исследования природы остаточных психотических проявлений в ремиссии и воздействие на них проводились по нескольким направлениям. Так, одной из самых банальных причин персистирования психотической симптоматики в части случаев оказывается отсутствие адекватной антипсихотической терапии, так как от 30 до 80 процентов больных не следуют предписанной им схеме приема терапии. (Lindenmayer J.P. et al., 2009), что служит аргументом для дальнейших разработок и внедрения в практику препаратов пролонгированного действия, а также фармакокинетический контроль концентрации препаратов в крови. Однако соблюдение режима приема также не всегда обеспечивает желаемый результат. Не было выявлено клинически значимого улучшения в случае повышения допаминовой нагрузки путем назначения высоких доз антипсихотиков (Kinon B.J. et al., 2008). Замена одного антипсихотического препарата на другой тоже не давала полного контроля над резидуальными симптомами (Ganguli R. et al., 2008; Lindenmayer J.P. et al., 2002). Неоднозначные эффекты были получены при влиянии фармакологического агента на другие нейрональные структуры мозга (группа серотониновых, глутаматных рецепторов).
Таким образом, тема исследования резидуальных психотических расстройств в рамках неполного терапевтического эффекта по-прежнему остается актуальной. Продолжаются попытки создания новых лекарственных средств и способов влияния на эти психопатологические образования.
Степень разработанности темы исследования.
Проводилось большое количество исследований, целью которых являлись поиск факторов, поддерживающих существование резидуальной психотической симптоматики в ремиссии и разработка методов воздействия на такую симптоматику. Исследовались результаты замены одного антипсихотика на другой (Ganguli R. et al., 2008, Lindenmayer J.P. et al., 2002), повышалась доза применяемого препарата (Kinon B.J. et al., 2008, Veerman S.R. et al., 2014), к терапии добавлялись антидепрессанты (Micallef J. et al., 2006, Vernon J.A. et al., 2014) и нормотимики (Wang Y. et al., 2016, Leucht S. et al., 2015), проверялись вирусно-бактреиальная (Sommer I.E. et al., 2013; Bumb J.M., 2015) и иммунная (Leza J.C. et al., 2015) теории сохранения резидуальной психотической симптоматики. Также были высказаны разные теории с точки зрения биологических механизмов патогенеза остаточных психотических симптомов (глутаматная система (Andreasen N.C., 2000), серотониновая система (Rosse G., Schaffhauser H., 2010) и т.д. Однако не один из перечисленных вариантов не доказал свою ведущую роль в формировании данной патологии. Становиться очевидным, что данное состояние не определяется влиянием одного конкретного фактора, а представляет собой полиэтиологическое образование. Вероятно, сложность терапии этих расстройств объясняется тем, что в каждом конкретном случае все факторы в разной степени могут принимать участие в формировании резидуальных состояний.
Цель исследования. Описание клинических особенностей резидуальных психотических образований в ремиссии приступообразно-прогредиентной формы шизофрении и оценка наиболее вероятных патогенетических механизмов сохранения психотической симптоматики в периоде ремиссии при помощи влияния на них различными психофармакологическими средствами.
Задачи исследования:
- Описание особенностей психопатологического состояния пациентов, в ремиссии у которых сохраняется остаточная психотическая симптоматика.
- Сравнительный психометрический анализ группы больных с резидуальной психотической симптоматикой в ремиссии и группы больных без таковой с целью выявления возможных закономерностей формирования остаточной психотической симптоматики.
- Изучение возможностей фармакологического воздействия на резидуальную психотическую симптоматику путем смены влияния на другую нейротрансмиттерную систему, либо изменением степени воздействия на неё.
- Сравнение возможностей различных терапевтических стратегий методом воздействия на различные нейротрансмиттерные системы.
Научная новизна работы. Впервые пациенты в состоянии ремиссии с резидуальными психотическими нарушениями, страдающие приступообразно-прогредиентной формой шизофрении, рассматриваются как отдельная диагностическая группа в отличие от существующих ранее подходов к изучению резидуальных психотических расстройств в ремиссии, которые большинством авторов не рассматривались как отдельное диагностическое образование, а их наличие являлось лишь качественной характеристикой ремиссии (Гуревич М.О., Серейский М.Я., 1946; Зеневич Г.В., 1964) или классифицирующим ее фактором (Смулевич А.Б. и др., 2007; Мосолов С.Н. и др., 2011; Andreasen N.C. et al., 2005). Впервые проведен многоаспектный анализ резидуальных психотических проявлений у больных в состоянии неполной терапевтической ремиссии, проведен сравнительный анализ эффектов различных психофармакологических средств, в структуре действия которых обнаруживались элементы, предположительно обусловливающие персистирование психотических симптомов, что отличало это исследование от работ, освещающих лишь отдельные аспекты патогенетических механизмов (Crow T.1985; Howes O.D., Kapur S., 2009 и др.). Впервые показано, что большое количество общегрупповых факторов у пациентов с резидуальной психотической симптоматикой позволяет говорить о характерной психопатологической структуре, обосабливающей эту группу больных от пациентов, также страдающих приступообразно-прогредиентной формой шизофрении и находящихся в состоянии ремиссии, но не выявляющих клинических признаков резидуальных психотических расстройств. Впервые была обнаружена и проанализирована связь актуальных психопатологических нарушений с когнитивными расстройствами в группе пациентов с резидуальной психотической симптоматикой. В экспериментальной части работы впервые был проведен сравнительный анализ результатов применения препаратов с различным механизмом действия на группе пациентов с резидуальной психотической симптоматики в состоянии ремиссии, тогда как в литературе имеются данные лишь по отдельным препаратам (Marx C.E. et al., 2011; Pedersen C.A. et al., 2011; Anderson G., Maes M., 2012; Sommer I.E. et al., 2013; Chaudhry I.B. et al., 2014; Bumb J.M. et al., 2015; Hoirisch-Clapauch S., Nardi A.E., 2015; Wang Y. et al., 2016 и др.).
Теоретическая и практическая значимость исследования. В результате исследования была выделена группа больных, особенности клинической картины которых требуют изменения подхода к терапии. Были описаны варианты клинической картины пациентов с резидуальной психотической симптоматикой. Показано, что для больных с различными клиническими вариантами резидуальных психотических расстройств характерны разные варианты течения заболевания, обнаружена разная степень адаптации к резидуальным психотическим симптомам. В экспериментальной части исследования показано, что резидуальные психотические симптомы в виде бредовых и/или галлюцинаторных расстройств, которые сохраняются на протяжении длительного времени без изменения своей выраженности и психопатологических особенностей, не являются некурабельными. При внесении изменений в терапевтическую стратегию они оказываются чувствительными в случаях влияния на иные биологические структуры, не попадающие в сферу действия стандартной для психотической симптоматики при шизофрении терапии. Результаты экспериментального опыта и сопоставление их с возможными звеньями патогенеза может привести к определению новых терапевтических мишеней и, соответственно, к разработке новых средств, которые могут воздействовать на эти мишени. Облегчение резидуальной психотической симптоматики может оказаться важным фактором более высокого качества реабилитации больных в ремиссии. Таким образом, решена задача уточнения терапевтически ориентированных диагностических критериев, способствующих созданию индивидуализированных лечебных схем для больных, страдающих шизофренией. Все это представляется особенно важным для амбулаторного звена и, в частности, для дневных стационаров при психоневрологических диспансерах, так как позволит сформировать более индивидуализированный подход к каждому пациенту, достичь лучшего уровня социальной адаптации пациентов и снизить экономическое бремя на семью больного и здравоохранение.
Методология и методы исследования. Теоретической и методологической основой исследования являлись работы зарубежных и отечественных ученых в области изучения феномена резидуальной психотической симптоматики при шизофрении и поиска способов лекарственного воздействия на нее. В течение срока диссертационного исследования осуществлялось формирование выборки пациентов с резидуальной психотической симптоматикой в состоянии ремиссии.
Набор пациентов осуществлялся из числа выписываемых после стационарного лечения в клинике ФГБНУ НЦПЗ и из филиала Государственного бюджетного учреждения здравоохранения г. Москвы «Клиническая психиатрическая больница №1 им. Н.А.Алексеева Департамента Здравоохранения г. Москвы» «Психиатрической больницы №14», после перенесенного галлюцинаторно-параноидного приступа, давших согласие на длительное наблюдение. Исследование выполнено в лаборатории психофармакологии ФГБНУ НЦПЗ (зав. лабораторией д.м.н. Морозова М.А.) в период с 2007 по 2017 г.г.
Исходя из поставленной цели, работа была выполнена в два этапа. Первый этап состоял в сравнительном описании двух групп пациентов, находящихся в состоянии ремиссии и различавшихся между собой по наличию или отсутствию резидуальной психотической симптоматики (исследуемая группа и группа сравнения). Критериями, определяющими исследуемую группы, являлись оценки 3 или 4 по пунктам Р1 («Бред») и/или Р3 («Галлюцинаторное поведение») шкалы PANSS. Помимо сравнительного анализа психопатологической картины были исследованы различия в уровнях социального функционирования и когнитивного статуса больных исследуемой группы и группы сравнения. Контингент больных на всех этапах исследования представлял собой пациентов в состоянии терапевтической ремиссии продолжительностью не менее двух лет. Состояние ремиссии оценивалось клинически, психопатологически и психометрически. На первом этапе были проанализированы данные 103 пациентов, в клинической картине ремиссии у которых сохранялась резидуальная психотическая симптоматика. Проведен сравнительный анализ этих пациентов с пациентами группы сравнения (90 человек), также находящихся в состоянии ремиссии, клиническая картина которой определялась иными, чем психотические, расстройствами. Группы были сопоставимы по полу, возрасту на момент осмотра и возрасту начала заболевания и его длительности.
На втором этапе были изучены возможности фармакологического влияния на резидуальную психотическую симптоматику. Этот фрагмент исследования был проведен на 147 больных, количество по отдельным группам представлено в таблице №1. В данную группу вошли 103 пациента, которые были представлены в качестве исследуемой группы на первом этапе исследования, а так же другие пациенты, набор которых продолжался в течение всего периода осуществления данной работы.
Основные положения, выносимые на защиту.
- Резидуальная психотическая симптоматика, сохраняющаяся в ремиссии у пациентов, страдающих шизофренией, является важным диагностическим признаком, выделяющих этих пациентов в отдельную группу;
- В зависимости от характера резидуальной психотической симптоматики, выделяются четыре клинических варианта;
- Сохранение резидуальной психотической симптоматики обусловлено разнообразными патогенетическими механизмами;
- Наличие резидуальной симптоматики в ремиссии определяет подходы к терапии.
Достоверность научных положений и выводов. Достоверность научных положений и выводов, сформулированных в диссертации, обеспечивается репрезентативностью материала (237 пациентов), адекватностью и комплексностью методов исследования (клинико-психопатологический, катамнестический, психометрический, статистический, клинико-экспериментальный), а также их соответствием поставленным задачам. Результаты подтверждены статистическим анализом. Комплексный подход, включающий достоверные, апробированные и признанные методики исследования, обеспечил возможность адекватного решения поставленных задач и определил обоснованность результатов диссертационной работы и следующих из них выводов.
Результаты работы были представлены в виде тезисов на научной конференции молодых ученых, посвященной 110-летию со дня рождения А.В. Снежневского, состоявшейся 20 мая 2014 года, а так же на межотделенческой конференции Государственного бюджетного учреждения здравоохранения города Москвы «Психиатрическая больница № 14 Департамента Здравоохранения города Москвы», состоявшейся 04 ноября 2016 года.
Результаты данного исследования внедрены: в практическую работу филиала Государственного бюджетного учреждения здравоохранения города Москвы «Клиническая психиатрическая больница №1 им. Н.А. Алексеева Департамента здравоохранения города Москвы» «Психиатрическая больница № 14»; в практическую работу Государственного бюджетного учреждения здравоохранения Нижегородской области «Клиническая психиатрическая больница №1 г.Н.Новгорода».
Апробация диссертации состоялась 23 ноября 2017 года на межотделенческой конференции ФГБНУ НЦПЗ.
Публикация результатов исследования. Основное содержание и результаты исследования отражены в 5 публикациях в изданиях, рецензируемых ВАК Минобрнауки РФ.
Объем и структура диссертации. Диссертация изложена на 160 страницах машинописного текста (основной текст 125 страниц, приложение 35 страниц) и состоит из введения, четырех глав, заключения, выводов, списка литературы и приложения. Библиографический указатель содержит 179 наименования (из них отечественных - 25, иностранных - 154). В работе приведено 19 таблиц и 7 рисунков.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
Изучение литературных источников показало, что при разработке подходов к диагностике и лечению резидуальной психотической симптоматики в периоде ремиссии исследователи сталкиваются с существенными затруднениями, так как представление о природе этой симптоматики окончательно не сформировано (Kubera K.M. et al., 2014). В связи с этим было предпринято исследование клинической картины и терапевтической доступности современными психофармакологическими средствами этих расстройств.
При анализе актуальной (на момент осмотра при включении в исследование) клинической картины ремиссии у больных исследуемой группы были выявлены четыре основных её варианта на основании преобладающей резидуальной психотической симптоматики.
В первом, галлюцинаторном, варианте (10% больных) в клинической картине преобладают отрывочные элементарные обманы восприятия, не несущие какой-либо смысловой нагрузки, зачастую приближающиеся к иллюзиям (телефонный звонок, звонок в дверь, звон в одном ухе, оклик на улице), а также эпизодические функциональные галлюцинации в сочетании с ипохондрической тревогой. Для этих пациентов характерными признаками были: утрированный пубертатный криз, нарастание шизоидных черт в преморбидном периоде, относительная психическая зрелость в доманифестном периоде, манифестация заболевания в зрелом возрасте, высокая комплаентность, постоянная ипохондрическая тревога в ремиссии, негрубые изменения личности по типу заострения шизотипальных черт.
Второй, бредовой, вариант (30% больных) характеризовался остаточными бредовыми проявлениями в виде устойчивой искаженной интерпретации мотивов и целей поступков окружающих людей, легким возникновением идей отношения. Этот вариант характеризовался наличием сензитивности, обидчивости и ранимости в преморбидном периоде. Непосредственно перед манифестом типичным было появление субклинических психотических расстройств в виде рудиментарных обманов восприятия, тесно связанных по содержанию с сензитивными идеями отношения. Манифестный психоз определялся аффективно-бредовой симптоматикой с идеями грандиозности и преследования. Период становления ремиссии был затяжным. Течение характеризовалось относительно редкими приступами, которые возникали на фоне продолжающегося лечения. Резидуальная симптоматика появлялась в ремиссии уже после первого психоза в виде идей отношения, подозрительности. Уже на ранних этапах заболевания социальное функционирование пациентов существенно снижалось, многие социальные функции утрачивались. Изменения личности были выраженными по типу нарастания шизоидии.
Третий, галлюцинаторно-бредовой, вариант (35% больных), характеризовался одновременным присутствием двух рядов расстройств – устойчивых бредовых идей и стабильных, не связанных с ними по содержанию, псевдогаллюцинацинаторных расстройств. Характерными чертами этого клинического варианта были дискордантность формирования пациентов в преморбидном периоде (отставание моторного и эмоционального развития при нормальном когнитивном развитии). В доманифестном периоде отмечались субклинические расстройства непсихотического характера в виде эмоциональной лабильности, дисморфофобии, псевдоневротических реакций. Манифестный приступ отличался постепенным началом и длительным периодом становления ремиссии. Резидуальная симптоматика возникала уже в первой ремиссии и характеризовалась наличием двух рядов психотических остаточных нарушений – бредового и псевдогаллюцинаторного, не связанных между собой по содержанию. Изменение личности происходили постепенно в виде нарастания чудаковатости, эксцентричности, своеобразием эмоциональных реакций.
Для четвертого, псевдогаллюцинаторного, варианта (25% больных) клиническая картина ремиссии определялась стойкими вербальными обманами восприятия различной интенсивности, которые со временем приобрели для больного обыденный характер. Для этой группы была характерна склонность к формированию симбиотических отношений и наличие транзиторных психотических эпизодов уже в подростковом возрасте. Манифестный психоз развивался и завершался постепенно. Резидуальная психотическая симптоматика в виде эмоционально нейтральных комментирующих псевдогаллюцинаторных нарушений появлялась уже в период первой ремиссии. В дальнейшем эмоциональный отклик на псевдогаллюцинации менялся: появлялись «поддерживающие» псевдогаллюцинации, как будто бы компенсирующие недостаток поддержки или общения в реальности, обнаруживались признаки реактивной лабильности остаточной психотической симптоматики. Социальное функционирование быстро снижалось уже после первого приступа и все больше зависело от возможности иметь симбиотическую связь. Наличие или отсутствие симбиотической связи оказывало значительное патопластическое воздействие на течение болезни у этих пациентов. Изменения личности с ходом заболевания усиливаются по типу нарастания шизоидии.
В зависимости от клинического варианта существенно различался уровень социального функционирования. При первом варианте больным удавалось сохранять достаточно высокий уровень функционирования, при третьем варианте уровень социально функционирования флюктуировал – временами, при благоприятной внешней ситуации, им удавалось на время почти восстановить исходное состояние, однако при даже незначительном ухудшении внешних условий, уровень функционирования значительно снижался. При втором и четвертом вариантах социальное функционирование больных неуклонно снижалось. Больные четвертой группы практически не могли функционировать вне симбиотической связи с другим человеком, а значительным препятствием для больных второй группы были такие особенности, как хрупкость самооценки, ранимость и эгоцентричность.
Для решения вопроса о специфических особенностях групп с резидуальной психотической симптоматикой была предпринята попытка сравнить их особенности с группой сравнения. В группу сравнения были отобраны пациенты, ремиссия которых сформировалась после перенесенного острого галлюцинаторно-бредового приступа, сходного по структуре с таковым у больных исследуемой группы. Здесь в клинической картине ремиссии наблюдались признаки эмоционально-волевого дефицита, когнитивные нарушения, но не психотические симптомы.
Для дифференцированного сравнения показателей выраженности отдельных психопатологических проявлений исследуемой группой с группой сравнения был использован психометрический метод. Сравнительный анализ групп показал, что в исследуемой группе обнаруживалась большая выраженность психопатологических расстройств в целом: CGI-S (4,37±0,8 против 3,87±0,9 в группе сравнения, р<0,001).
Был проведён сравнительный анализ (с использованием U-критерия Манна-Уитни) в отношении как суммарных показателей, так и отдельных пунктов шкалы PANSS. В исследуемой группе были статистически значимо выше показатели не только пунктов – критериев включения в исследуемую группу, но и других пунктов позитивной подшкалы PANSS: «Концептуальная дезорганизация мышления»; «Возбуждение», «Подозрительность», «Враждебность». По показателям подшкалы общей психопатологии исследуемая группа отличалась бо?льшей выраженностью по пунктам «Тревога», «Напряженность», «Необычное содержание мыслей», «Снижение критичности к своему состоянию», «Ослабление контроля импульсивности», «Загруженность психическими переживаниями» и «Активная социальная отстраненность». Суммарный балл по негативной подшкале значимо не отличался между группами, при этом были выявлены достоверные отличия по пунктам «Трудности в общении» и «Нарушения абстрактного мышления» (оба показателя хуже в исследуемой группе).
Сравнительный анализ факторов Мардера в исследуемой группе и группе сравнения показал, что по четырем факторам (позитивному, дезорганизации, напряжения и тревоги-депрессии) группа пациентов с резидуальной психотической симптоматикой демонстрирует статистически значимо бо?льшую выраженность симптомов, тогда как по негативному фактору отличий между группами нет. Полученные данные соответствуют результатам анализа подшкал и отдельных пунктов шкалы PANSS.
Сравнительный анализ показателей шкалы NSA-16 не обнаружил достоверных отличий между группами по общему баллу и по отдельным показателям. Только оценка по пункту «Недостаточное взаимодействие с опрашивающим» в исследуемой группе было статистически значимо большей, что соотносится с подобным результатом в пункте «Трудности в общении» шкалы PANSS.
Сравнительный анализ с применением шкал, оценивающих социальное функционирование (шкалы GAF, PSP и Шкала автономии), показал следующие результаты. При отсутствии достоверных отличий по шкале PSP между группами, по шкале GAF пациенты с резидуальными психотическими симптомами продемонстрировали худшее функционирование (р<0,01). Способность к автономному функционированию по показателям Шкалы автономии значительно не отличалась у пациентов обеих групп, за исключением пункта о способности строить социальную сеть («Социальные контакты») (р<0,05) – показатели были лучше у пациентов с резидуальными психотическими симптомами. Данный факт можно объяснить большей склонностью больных исследуемой группы формировать симбиотические связи, чем больных группы сравнения.
Сравнительный анализ когнитивных расстройств, оценка которых проводилась по шкале BACS, не выявил статистически значимых различий между группами, хотя абсолютные показатели были выше в исследуемой группе.
Для оценки связей между различными расстройствами (психопатологическими симптомами, нарушениями социального функционирования и когнитивным дефицитом) был проведён факторный анализ исследуемой группы и группы сравнения. В группе пациентов с резидуальными психотическими симптомами было выделено четыре фактора, описывающих полученные данные. Первый фактор, имеющий наибольший вес и описывающий 30% вариабельности признаков, показал, что суммарные показатели по шкале PANSS были тесно связаны с большинством, включая суммарный, показателями BACS, но не были связаны с показателями социального функционирования. Вторым стал фактор дезорганизации, который был связан с показателем стереотипности мышления шкалы PANSS и с показателем теста «шифровка» по шкале BACS. Третий фактор бредового расстройства, который оказался связан только с уровнем критики к болезни. Четвертый фактор – аффективный, определялся депрессивными расстройствами.
В группе сравнения факторный анализ показал иные результаты: было выделено только два фактора. Первый описывал 32% вариабельности признаков и указывал на тесную связь разнообразных проявлений негативных расстройств, а также на их прямую связь с низким уровнем социального функционирования. Второй фактор выявлял прямую связь клинических признаков расстройства мышления с поведенческими феноменами – манерностью и импульсивностью. Обращает на себя внимание независимость показателей социального функционирования и психопатологических проявлений. В исследуемой группе не была выявлена очевидная связь между степенью нарушения социального функционирования и психопатологической картиной. В группе сравнения была обнаружена тесная взаимосвязь негативных расстройств и уровнем социального функционирования. По-видимому, степень нарушения социального функционирования в исследуемой группе не была обусловлена текущей тяжестью симптомов, и зависела от других факторов (личностные особенности, существующая социальная сеть и т.п.).
На втором этапе исследования были предприняты попытки изучить возможности фармакологического влияния на резидуальную психотическую симптоматику. Были использованы две основные тактики:
- Смена основной терапии. Пациенты, получавшие лечение типичными нейролептиками, действие которых характеризуется мощной допаминовой блокадой, были переведены на атипичные антипсихотические препараты (рисперидон и клозапин). Таким образом, была снижена блокирующая нагрузка на D2 рецепторы, в особенности в лобных отделах мозга, а также перераспределение воздействия на другие нейротрансмиттерные структуры, что могло благоприятно сказаться на профиле как основного действия, так и побочных эффектов, а также могло усилить собственные адаптационные ресурсы больных;
- Комбинация базовой антипсихотической терапии рисперидоном и психофармакологических агентов, не являющихся антипсихотическими препаратами (нейромидин, мемантин, ависетрон и латрепирдин), но механизм действия которых предположительно отвечал элементам патогенеза резидуальных психотических расстройств.
Таблица 1.Количество пациентов в экспериментальных терапевтических группах.
|
Препарат |
Пациентов в группе |
Мужчины |
Женщины |
|
Рисперидон |
15 |
8 |
7 |
|
Клозапин |
25 |
7 |
18 |
|
Рисперидон + Ипидакрин |
20 |
9 |
11 |
|
Рисперидон + Мемантин |
15 |
8 |
7 |
|
Рисперидон + Ависетрон |
34 |
16 |
18 |
|
Рисперидон + Латрепирдин |
38 |
38 |
- |
|
Всего: |
147 |
86 |
61 |
Были разработаны специфические критерии терапевтического ответа в отношении резидуальных психотических симптомов: респондерами считались пациенты, у которых обнаруживалась редукция галлюцинаторной и/или бредовой симптоматики до 1-2 баллов по шкале PANSS.
Перевод больных с резидуальными психотическими симптомами в ремиссии с терапии типичными нейролептиками на атипичный антипсихотик рисперидон приводил к значимому уменьшению выраженности общей психопатологической картины, а также к редукции психотической симптоматики. Негативная симптоматика оставалась неизменной. Из резидуальных психотических симптомов положительной динамике подверглась только галлюцинаторная симптоматика. Бредовые расстройства не изменили своей выраженности. Корреляционный анализ показал, что динамика показателей позитивной подшкалы PANSS, характеризующая психотический компонент клинической картины, была связана только с динамикой общего балла по шкале PANSS, отражающего психопатологическую картину в общем. Респондерами оказались 7 пациентов (46,7%) из 15. Ухудшения симптоматики зафиксировано не было.
Перевод больных с терапии нейролептиками на клозапин сопровождался значительным улучшением состояния во всех аспектах. Следует отметить, что психотическая симптоматика, регистрируемая позитивной подшкалой PANSS, редуцировалась в 4 раза сильнее, чем негативная симптоматика. Бредовые расстройства были более выражены в начале исследования и проделывали более значительную положительную динамику, чем галлюцинаторные нарушения. При исследовании содружественной динамики психопатологической картины оказалось, что позитивные и негативные симптомы редуцировались совместно. Это даёт основание предполагать, что редукции подверглись только вторичные негативные расстройства, которые были тесно связанны с психотическими нарушениями. При использовании разработанных критериев ответа оказалось, что редукция бредовой и/или галлюцинаторной симптоматики была обнаружена у 7 человек (36,8%). Ухудшения галлюцинаторно-бредовой симптоматики зафиксировано не было.
В результате комбинированной терапии рисперидоном и ипидакрином (с целью активации холинэргической системы) не было зафиксировано значимой динамики по позитивной подшкале, подшкале общей психопатологии и суммарному баллу шкалы PANSS. Значимая динамика (р=0,03) была выявлена по показателям негативной подшкалы. По результатам корреляционного анализа, содружественная динамика показателей отмечалась в отношении позитивной подшкалы и общего балла. Динамика показателей позитивной и негативной подшкал происходила независимо друг от друга, что говорит о возможном влиянии на дефицитарные симптомы, не связанные с резидуальной психотической симптоматикой. При анализе доли респондеров было установлено, что из 16 человек респондерами по бредовой и/или галлюцинаторной симптоматике оказались 6 человек (37,5%) из группы. У двух пациентов было отмечено усиление галлюцинаторной симптоматики.
Присоединение мемантина к рисперидону (с целью модуляции глутаматергической системы) приводило к статистически значимой динамике по показателю «Бред», но не по показателю «Галлюцинаторное поведение». Значительное улучшение отмечалось в отношении суммарного балла по шкале PANSS, отражающего общее состояние больных. Как кажется, это происходило в основном за счет влияния не на психотические нарушения, а на другие спектры расстройств, учитывающихся подшкалой общей психопатологии: статистически значимой положительной динамике подверглись следующие симптомы: «Депрессия» (р=0,01), «Моторная заторможенность» (р=0,03), «Нарушение внимания» (р=0,006) и «Загруженность психическими переживаниями» (р=0,03). Результаты корреляционного анализа показали, что динамика всех аспектов клинической картины происходила содружественно, как будто бы препарат влиял на некоторый общий для всех психопатологических проявлений механизм. При исследовании связи динамики бреда с динамикой других статистически значимо редуцирующихся нарушений было обнаружено, что содружественные изменения происходили только в отношении бреда и суммарного показателя негативных расстройств (r=0,67). Из 14 человек респондерами по бредовой и/или галлюцинаторной симптоматике оказались 10 человек (71,4%). У двух пациентов было отмечено ухудшение за счет усиления галлюцинаторной симптоматики, а у одного из этих пациентов усилилась и бредовая симптоматика.
После добавления к терапии рисперидоном ависетрона (антагониста 5-HT6 рецепторов) была зарегистрирована достоверная динамика обоих видов резидуальной психотической симптоматики, а также показателей всех подшкал и общего балла по шкале PANSS. Величина зарегистрированных изменений была мала, при этом наблюдался значительный разброс, который в некоторых случаях превосходил среднюю величину, что говорило о том, что у части пациентов добавление ависетрона к рисперидону вызывает значительное улучшение, а у части – усугубление имеющихся расстройств. Корреляционный анализ не обнаружил связи динамики позитивных и негативных расстройств, что показывает независимость влияния препарата на эти аспекты состояния пациентов. Респондерами оказались 10 человек (29,4%). Ухудшения симптоматики отмечено не было.
Присоединение латрепирдина (препарата, улучшающего митохондриальные функции) к рисперидону вызывало значимую редукцию резидуальных психотических симптомов, а также значительно и гармонично влияло на все аспекты психопатологической картины большинства больных. Корреляционный анализ показал, что общий показатель состояния больных проделывал сходную динамику как с динамикой позитивных, так и негативных симптомов, при этом негативные и позитивные симптомы изменялись независимо друг от друга. Можно предположить, что динамика состояния была обусловлена влиянием на различные механизмы, участвующие в патогенезе расстройства. Респондерами оказались 19 человек (57,6%). Ухудшений резидуальных психотических расстройств не наблюдалось.
При сравнении терапевтических подходов было выявлено следующее. Наибольшая динамика позитивной симптоматики (выраженная в процентном соотношении динамики позитивной подшкалы PANSS) была зафиксирована в группах монотерапии: рисперидона (32,2%) и клозапина (29,5%). В группах комбинированного лечения наилучшие результаты были получены при введении в схему латрепирдина (24,7%), а наименьшие – в группе, где дополнительно назначался ипидакрин (10,9%) (рис.1).
Рисунок 1
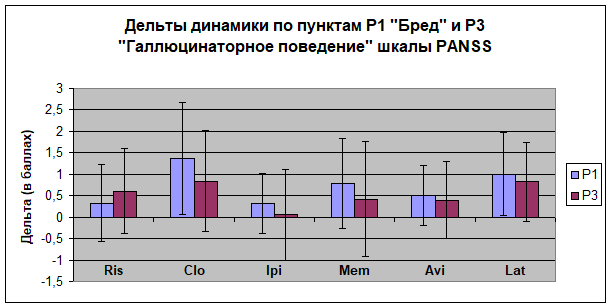
ris – рисперидон, clo – клозапин, ipi – ипидакрин, mem – мемантин, avi – ависетон, lat – латрепирдин.
Наибольшее улучшение по негативной симптоматике было достигнуто в группах с комбинированным лечением, где максимальное снижение по суммарному показателю негативной подшкале PANSS было достигнуто у пациентов в группах комбинированной терапии рисперидон + ипидакрин (14,7%) и рисперидон + латрепирдин (13,9%). В группе монотерапии динамика негативных показателей была наименьшей (2,4% в группе рисперидона и 5,7% в группе клозапина).
Наибольшая редукция выраженности резидуальных психотических симптомов отмечалась в одной из групп монотерапии (клозапин) и в одной из групп комбинированной терапии (рисперидон + латрепирдин). Минимальное улучшение было зарегистрировано при дополнительном назначении к рисперидону ипидакрина (рис.2).
Рисунок 2

ris – рисперидон, clo – клозапин, ipi – ипидакрин, mem – мемантин, avi – ависетон, lat – латрепирдин
Наиболее гармоничное воздействие на бредовую и галлюцинаторную симптоматику было обнаружено в двух группах комбинированной терапии – рисперидон + мемантин и рисперидон + латрепирдин. Можно предположить, что влияние на глутаматергическую систему для этой категории больных является важным фактором для достижения наиболее полного терапевтического эффекта.
Отдельно был проведен сравнительный анализ количества респондеров по сформулированным критериям в каждой из групп. Оказалось, что наибольшая доля респондеров наблюдалась в группах комбинированной терапии рисперидон + мемантин и рисперидон + латрепирдин (рис.3).
Рисунок 3
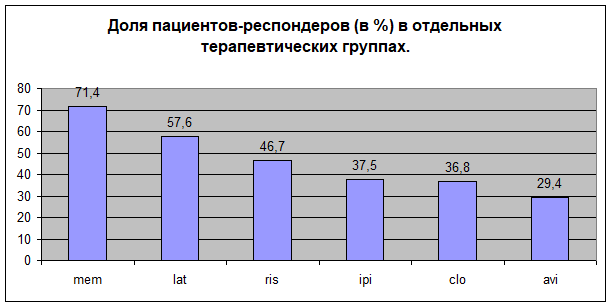
mem – мемантин, lat – латрепирдин, ris – рисперидон, ipi – ипидакрин, clo – клозапин, avi – ависетон.
Обобщая полученные данные, можно предположить, что резидуальная психотическая симптоматика имеет сложную патогенетическую структуру. Резидуальные психотические расстройства могут быть представлены «осколками» пережитого острого периода, персистирование которых, возможно, обусловлено чрезмерной блокадой допаминовой системы во всех регионах мозга. Эти нарушения уменьшают свою выраженность при смене антипсихотика с меньшим сродством к допаминовым рецепторам, меньшей рецепторной адгезией и большей избирательностью в отношении отделов мозга, в частности меньшей блокадой лобных отделов.
Другой аспект предположительно обусловлен психическим дефицитом, о чем свидетельствует накопление случаев хорошего терапевтического ответа в случае одновременной, но независимой динамики и позитивных, и негативных симптомов на фоне присоединения к атипичному антипсихотику препаратов, влияющих на глутаматергическую систему. Так как при такой комбинированной терапии не обнаруживалось связи между динамикой негативных и позитивных расстройств, можно предположить, что имеет место независимое воздействие на то и другое психопатологическое образование. Наблюдаемый особенно полный эффект комбинированной терапии с присоединением к рисперидону латрепирдина (последний воздействует не только на состояние митохондриальной активности, но ещё и на глутаматергическую систему) косвенным образом подтверждает участие митохондриальной дисфункции в формировании резидуальных психотических нарушений.
ЗАКЛЮЧЕНИЕ
Результаты диссертационного исследования по теме «Резидуальные психотические расстройства в ремиссии шизофрении с приступообразно-прогредиентным течением: клиническая типология и терапевтические подходы» позволили сформулировать следующие выводы:
- Больные шизофренией с резидуальными психотическими симптомами в ремиссии имеют отличительные особенности преморбидного и продромального периода, течения заболевания, а также выраженности дефицитарных нарушений:
- в преморбидном периоде обнаруживались псевдоневротические нарушения, но не отмечалось грубых нарушений когнитивной сферы;
- продромальный период отличался большой длительностью;
- манифестный психоз был затяжным, выход из него - длительным;
- резидуальные психотические проявления отмечались уже в первой ремиссии;
- на фоне постоянной терапии, которая, как правило, была продолжением терапии острого периода, обострения были редкими, но резидуальная психотическая симптоматика не менялась;
- дефицитарные расстройства были выражены умеренно;
- наблюдались умеренно выраженные изменения личности по шизофреническому типу (нарастание выраженности шизотипальных или шизоидных черт).
- Больные с резидуальной психотической симптоматикой в ремиссии отличались между собой особенностями этой симптоматики. Выделено 4 варианта резидуальных психотических нарушений: галлюцинаторный, бредовой, галлюцинаторно-бредовой, псевдогаллюцинаторный.
- Каждый из выделенных вариантов имел особенности не только актуальной клинической картины, но и преморбидного периода, течения болезни и уровня социальной адаптации.
- Резидуальные психотические расстройства сохраняются на фоне терапии антипсихотиками, несмотря на то, что острая психотическая симптоматика у этих больных на этой терапии редуцировалась.
- Эффективными, но различными по профилю воздействия на клиническую картину в целом, подходами к лечению резидуальных психотических расстройств оказались как смена допаминовых блокаторов на серотонин-допаминовые блокаторы, так и комбинация серотонин-допаминовых блокаторов с иными агентами, действие которых направлено на коррекцию возможных патогенетических механизмов формирования этих нарушений:
- смена терапии с допаминовых блокаторов на серотонин-допаминовый блокатор (рисперидон) приводила к редукции резидуальной психотической симптоматики, но негативная симптоматики оставалась неизменной;
- смены терапии с допаминовых блокаторов на мультирецепторный агент с низкой активностью в отношение допаминовых рецепторов (клозапин) подвергались редукции резидуальные позитивные и вторичные негативные симптомы;
- комбинация серотонин-допаминового блокатора с холиномиметиком (ипидакрин) вызывала противоречивые изменения психопатологической картины – резидуальная психотическая симптоматика нарастала, в то время как негативные нарушения редуцировались;
- комбинация серотонин-допаминового блокатора и модулятором глютаматергической нейротрансмиссии (мемантин) приводила к редукции резидуальной бредовой симптоматики и некоторому снижению выраженности негативных симптомов;
- комбинация серотонин-допаминового блокатора и 5-НТ6 блокатора (ависетрон) приводила к редукции как резидуальных психотических, так и негативных нарушений;
- комбинация серотонин-допаминового блокатора и препарата, модулирующего глутаматергическую нейротрансмиссию и восстанавливающего митохондриальную активность (латрепирдин), была отмечена редукция всех психопатологических нарушений.
- Введение в схему лечения препаратов, влияющих на иные, не допаминовые, нейротрансмиттерные механизмы, расширяет спектр эффектов у больных с резидуальной психотической симптоматикой в ремиссии.
Практические рекомендации и
перспективы дальнейшей разработки темы
Результаты диссертационного исследования вносят научный вклад в изучение структуры резидуальной симптоматики в ремиссии у больных шизофренией с приступообразно-прогредиентным течением. Анализ полученных результатов экспериментального опыта и сопоставление их с возможными звеньями патогенеза может привести к определению новых терапевтических мишеней и, соответственно, к разработке новых средств, которые могут воздействовать на эти мишени. Предложенные в работе методологические подходы могут быть использованы в дальнейшей научно-практической разработке данной области с возможным их расширением дополнительными методами исследования - например, поиском генетически обусловленных факторов.
Список работ, опубликованных по теме диссертации
(статьи в журналах, рецензируемых в ВАК)
- Бурминский Д.С. Положительная динамика резидуальных психотических нарушений у больных приступообразной шизофренией, связанная с заменой терапии типичными нейролептиками на лечение рисперидоном / Бурминский Д.С., Морозова М.А. // Журнал неврологии и психиатрии им. C.C. Корсакова. 2017. Т. 117. № 4. С. 23-27.
- Бурминский Д.С. Исследование прокогнитивных эффектов высокоселективного антагониста 5НТ-6 рецепторов у больных шизофренией в состоянии ремиссии / Бурминский Д.С., Потанин С.С., Рупчев Г.Е., Лепилкина Т.А., Бениашвили А.Г., Морозова М.А. // Психиатрия. 2016. № 71 (03). С. 73-73a.
- Бурминский Д.С. Варианты динамики многолетней лекарственной ремиссии у больных с приступообразно-прогредиентной шизофренией (катамнестическое исследование) / Бурминский Д.С., Морозова М.А., Рупчев Г.Е. // Журнал неврологии и психиатрии им. C.C. Корсакова. 2015. Т. 115. № 7. С. 22-29.
- Бурминский Д.С. Применение акатинола у больных шизофренией вне обострения заболевания с признаками дезорганизации поведения и субкататоническими нарушениями / Бурминский Д.С., Морозова М.А., Рупчев Г.Е., Кожекин И.Г., Арсеньева Т.Б., Черемин Р.А., Ячменев В.Н., Онегина Е.Ю., Шведова А.К., Бениашвили А.Г., Лепилкина Т.А., Потанин С.С. // Журнал неврологии и психиатрии им. C.C. Корсакова. 2014. Т. 114. № 1-1. С. 35-41.
- Бурминский Д.С. Особенности клинической картины неполной ремиссии с остаточной психотической симптоматикой и социального функционирования больных с приступообразно-прогредиентным течением шизофрении на фоне адекватной антипсихотической терапии / Бурминский Д.С., Морозова М.А. // Психиатрия. № 3. С. 28-28a.

