Румянцев Андрей Олегович
«Аттенуированная психотическая симптоматика в структуре юношеских депрессий (клинико-психопатологические,
клинико-патогенетические и прогностические аспекты)»
14.01.06 - «Психиатрия»
Медицинские науки
Д 001.028.01
Федеральное государственное бюджетное научное учреждение
«Научный центр психического здоровья»
115522 Москва, Каширское шоссе, 34
Телефон диссертационного совета: (495) 109-03-69
e-mail: dissovet@psychiatry.ru
Дата защиты диссертации – 18 июня 2018 г.
Дата размещения диссертации
на официальном сайте ФГБНУ НЦПЗ – 22 марта 2018 г.
http://www.ncpz.ru/cond/2/diss/2018/270
На правах рукописи
Румянцев Андрей Олегович
Аттенуированная психотическая симптоматика в структуре юношеских депрессий
(клинико-психопатологические, клинико-патогенетические и прогностические аспекты)
14.01.06 – «Психиатрия»
(медицинские науки)
А в т о р е ф е р а т
диссертации на соискание ученой степени кандидата
медицинских наук
Москва – 2018
Работа выполнена в Федеральном государственном бюджетном научном учреждении «Научный центр психического здоровья»
Научный руководитель:
Доктор медицинских наук Каледа Василий Глебович
Официальные оппоненты:
Ткаченко Андрей Анатольевич, доктор медицинских наук, профессор, Федеральное государственное бюджетное учреждение «Национальный медицинский исследовательский центр психиатрии и наркологии имени В.П. Сербского» Министерства здравоохранения Российской Федерации, руководитель отдела судебно-психиатрической экспертизы в уголовном процессе
Шмилович Андрей Аркадьевич, доктор медицинских наук, Федеральное государственное бюджетное образовательное учреждение высшего образования «Российский национальный исследовательский медицинский университет имени Н.И. Пирогова» Министерства здравоохранения Российской Федерации, заведующий кафедрой психиатрии и медицинской психологии лечебного факультета
Ведущая организация:
Федеральное государственное бюджетное учреждение «Национальный медицинский исследовательский центр психиатрии и неврологии им. В.М. Бехтерева»
Защита состоится 18 июня 2018 г. в 11:00 на заседании диссертационного совета Д 001.028.01 в Федеральном государственном бюджетном научном учреждении «Научный центр психического здоровья» по адресу: 115522, Москва, Каширское шоссе, дом 34
С диссертацией можно ознакомиться в библиотеке и на сайте Федерального государственного бюджетного научного учреждения «Научный центр психического здоровья» http://www.ncpz.ru
Автореферат разослан «____» ___________ 2018 г.
Ученый секретарь
диссертационного совета
кандидат медицинских наук Никифорова Ирина Юрьевна
ОБЩАЯ ХАРАКТЕРИСТИКА ИССЛЕДОВАНИЯ
Актуальность проблемы исследования
В настоящее время одной из актуальных проблем клинической психиатрии является изучение начальных этапов эндогенных психических расстройств с целью их раннего распознавания, прогностической и нозологической оценки при первичном обращении за медицинской помощью. Это представляется особенно важным в юношеском возрасте, так как этот возрастной период является в равной степени кризовым как для начала аффективных расстройств [Олейчик И.В., 2011; Richmond T., 2005; Fassler D., 2006], так и для манифестации эндогенных психозов шизофренического спектра [Ротштейн В.Г., 2014; Davidson. et al., 2005; Lauronen E., 2007]. В последние десятилетия сформулирована концепция «критического» периода, который включает первые 2-5 лет с момента начала заболевания, когда формируются основные закономерности его течения, что послужило основанием для создания долгосрочных специализированных программ для пациентов с впервые выявленными психотическими симптомами [Скугаревская М.М. и др., 2012; Birchwood M. et al., 1992, 1999, 2010; Henry L.P., Harris M., Amminger P. et al., 2007]. При этом особое внимание уделяется т.н. аттенуированным[1] психотическим симптомам [van Os J. et al., 1998; Yung A. et al., 2009; Kelleher I. et al., 2012], которые включают собственно ослабленные психотические симптомы, возникающие по меньшей мере один раз в неделю на протяжении последнего месяца, а также симптомы психотического уровня, продолжающиеся несколько секунд или минут, но не более часа [Miller T., 2002; Woodberry K. et al., 2016]. Данные симптомы субъективно определяются пациентом, характеризуются наличием к ним критического отношения, имеют высокую коморбидность с аффективными расстройствами.
Представленные в литературе трактовки феномена аттенуированных психотических симптомов (АПС) отражают сохраняющиеся противоречия относительно их психопатологической структуры, а также интерпретации места и роли этих симптомов в клинической картине психических заболеваний. В ряде исследований аттенуированные психотические симптомы рассматриваются в качестве факторов высокого риска манифестации шизофрении Fusar-Poli P. et al., 2013; Woodberry K. et al., 2016]. При этом, этот риск выше в случаях сочетания аттенуированных психотических и аффективных симптомов [Hafner H. et al, 2005; Boks M. et al., 2007]. Кроме того, такое сочетание является предиктором худшего социального исхода [Perlis R. et al., 2011; Wigman J. et al., 2014]. Однако некоторые исследователи отмечают высокую частоту встречаемости АПС в молодом возрасте вне эндогенной психической патологии и отмечают неоднозначность её прогностического значения [Schimmelmann B., Walgner P., Schultze-Lutter F., 2013].
Степень разработанности темы исследования
Во многих современных исследованиях АПС рассматривается изолированно, вне связи с другими психопатологическими симптомами, чаще при скрининговых исследованиях общей популяции [Gaudiano B., et al., 2013; Schultze-Lutter F. et al., 2014]. Получены противоречивые данные о частоте встречаемости АПС в различные возрастные периоды. Так, в детском возрасте АПС, по данным некоторых исследований, встречались у каждого 10 ребенка, что привело к предположению, что их можно рассматривать как вариант нормы [Schimmelmann B., Walgner P., Schultze-Lutter F., 2013], а при интервьюировании взрослого населения (16-40 лет) встречаемость составляет менее 2% [Schimmelmann B., Michel C. et al., 2011]. Имеются данные о гораздо более высокой частоте их представленности в структуре аффективных расстройств подростково-юношеского возраста [Кравченко Н.Е., 2009; Сергеева О.Е., 2012; Schultze-Lutter F., 2007; Kelleher I., 2012]. Однако эти результаты получены преимущественно при ретроспективных исследованиях, поэтому экстраполировать полученные данные на все юношеские депрессии не представляется правомочным.
В современной зарубежной литературе [Yung A., 2000; Klosterkotter J., 2001; Schultze-Lutter F., 2007; Zuckerbrot R.A. et al., 2007; Woodberry K. et al., 2016] при изучении АПС широко используются психометрические подходы, игнорируя клинико-психопатологический метод, при этом многим работам, не хватает мультимодальности, корреляции полученных результатов с биологическими параметрами.
Таким образом, отсутствие специальных клинико-психопатологических исследований АПС в структуре депрессий юношеского возраста, неразработанность ее клинической типологии, ставит вопрос о необходимости изучения патогенеза и патокинеза данных состояний с учетом патопластического влияния юношеского возраста, а также разработки терапевтических подходов, с обоснованием сроков проведения терапии, а также условий ее прекращения.
Целью настоящего исследования является выявление клинико-психопатологических и клинико-патогенетических параметров аттенуированной психотической симптоматики (АПС) в структуре юношеских депрессий, их взаимовлияния на аффективные расстройства для раннего распознавания, предикции дальнейшего течения, нозологической диагностики и систематизации, а также совершенствования терапевтических подходов.
В соответствии с указанной целью были поставлены следующие задачи:
- Выявить клинико-психопатологические особенности АПС в структуре юношеских депрессий с учетом патопластической роли возрастного фактора.
- Разработать клиническую типологию АПС при депрессиях юношеского возраста.
- На основании клинико-катамнестической части исследования уточнить дифференциально-диагностические и прогностические критерии оценки течения юношеских депрессий с АПС.
- Изучить клинико-патогенетические характеристики, условия формирования АПС в структуре депрессий юношеского возраста.
- Разработать предпочтительные терапевтические стратегии в отношении психофармакотерапии и социо-реабилитационных мероприятий в рамках указанных состояний.
Научная новизна исследования
Впервые проведено клинико-психопатологическое исследование контингента больных с АПС в структуре юношеской депрессии, в результате чего выявлена её феноменологическая гетерогенность.
В отличие от проведенных ранее исследований, в которых гетерогенность АПС юношеских депрессий представлялась путем перечисления вариантов симптомов [Цуцульковская М.Я. с соавт., 2003; Олейчик И.В., 2011; Birmaher B. et al., 2004; Zuckerbrot R. et al., 2007] с указанием лишь их степени выраженности и продолжительности [Miller T., 2002; Yung A., 2003], в представленной работе разработана оригинальная, прогностически значимая типология АПС с выделением трех типов по преобладающим механизмам формирования.
В отличие от современной зарубежной литературы [Yung A., 2000; Klosterkotter J., 2001; Schultze-Lutter F., 2007; Zuckerbrot R.A. et al., 2007; Woodberry K. et al., 2016], в которой исследователи при изучении АПС ограничивались преимущественно так называемыми "объективными" методиками (шкалами, опросниками, интервью), в настоящей работе объективизирующие методики используются в тесном сочетании с клинико-психопатологическим методом и параклиническими исследованиями.
В отличие от ряда исследований, в которых ретроспективно описывалось сочетание АПС и депрессивных переживаний [Абаскулиев А.А., 1958; Шумаков В.М., 1966; Мазаева Н.А., 2008; Каледа В.Г., 2009; Андриенко и др., 2014; Choi J. et al., 2009] в рамках доманифестного этапа эндогенного процесса, ввиду проспективного характера данного исследования установлены закономерности течения и исхода юношеских депрессий с АПС, включающие в себя не только манифестацию психоза, но и другие варианты исходов, которые были описаны для данных состояний впервые, в отличии от результатов немногих проспективных исследований [Perlis R. et al., 2011; Wigman J. et al., 2014], в которых описывалось лишь ухудшение социального исхода.
Впервые получены данные о том, что АПС, возникая в структуре юношеских депрессий, являются неблагоприятным прогностическим фактором не только в рамках ухудшения социального исхода, но и в рамках особенностей клинической динамики данных состояний. С помощью иммунологического, нейрофизиологического, нейровизуализационного, патопсихологического и нейропсихологического методов обследования определены некоторые патогенетические закономерности формирования и дальнейшей динамики АПС, возникающих в структуре депрессий юношеского возраста. Разработаны основные подходы к оказанию персонифицированной психофармакологической и социореабилитационной помощи изученному контингенту больных, которые позволили, по сравнению с результатами предыдущих исследований [Kessler R. et al., 1993; Fusar-Poli P. et al., 2007, 2012; Rurhmann S. et al., 2010; Ziermans T. et al., 2011; Woodberry K. et al., 2016] существенно снизить вероятность манифестации психоза.
Теоретическая и практическая значимость исследования
Результаты проведенного исследования АПС в структуре депрессий юношеского возраста вносят существенный вклад в разработку диагностических критериев психопатологических образований, определяющих дальнейшее течение и исход заболевания. Решена задача психопатологического описания, диагностической и прогностической оценки АПС в структуре юношеских депрессий, что особо актуально на начальных этапах психических заболеваний, когда своевременное выявление клинических и психобиологических маркеров может способствовать раннему терапевтическому вмешательству с последующим возможным уменьшением степени прогредиентности эндогенного процесса. Полученные данные о закономерностях формирования и течения юношеских депрессий с АПС отражают гетерогенность изученных состояний, способствуют решению сложных прогностических задач, возникающих при диагностике данных состояний. Полученные результаты способствуют решению задач по разработке единых подходов к ведению юношеских депрессий с АПС. Установлено влияние на эффективность терапии таких факторов, как степень выраженности и типологические разновидности АПС, особенности депрессивных расстройств. Описаны основные подходы к этапности проведения психофармакотерапии с установлением препаратов первого выбора на этапах купирующей и поддерживающей терапии. Обоснована необходимость назначения препаратов различных фармакологических классов и предложены оптимальные их дозировки. Представлены основные подходы для повышения приверженности терапии. Результаты, полученные в настоящем исследовании, могут использоваться при подготовке и повышении квалификации врачей-психиатров, медицинских психологов. Методологические принципы, на базе которых построено исследование, могут применяться для дальнейших научно-практических разработок в данной области.
Методология и методы исследования
В качестве теоретической и методической основы исследования выступали базовые положения о патопластическом и патогенетическом влиянии пубертатного возраста как комплексного психобиологического фактора на течение и клинику психических расстройств в юношеском возрасте в работах отечественных и зарубежных психиатров.
В диссертационной работе осуществлялось формирование выборки пациентов с АПС в структуре юношеской депрессией, находящихся на лечении в клинике ФГБНУ НЦПЗ (директор – проф. Т.П. Клюшник). Исследование выполнено в группе психических расстройств юношеского возраста (руководитель – д.м.н. В.Г. Каледа), отдела по изучению эндогенных психических расстройств и аффективных состояний (научный руководитель – академик РАН, проф. А.С. Тиганов) в период с 2014 по 2017 гг. Общая группа составила 140 пациентов (84 клиническая группа, 56 катамнестическая) с АПС в структуре юношеской депрессии.
Критериями включения являлись: возникновение депрессивного эпизода с АПС в юношеском возрасте (16-25 лет) в рамках следующих нозологий - эндогенное аффективное расстройство (F31.3, F31.4, F32, кроме F32.3; F33.0, F33.1, F33.2, F34.), расстройство личности (F60) и шизотипическое расстройство (F21); мужской пол; длительность наблюдения для катамнестической группы не менее 5 лет.
К критериям исключения относилось наличие у пациентов психотического эпизода (соответствующего критериям по МКБ-10: F20, F23, F25, F31.5, F32.3, F33.3) в анамнезе, выраженной негативной симптоматики, сопутствующей психической, соматической или неврологической патологии, затрудняющей исследование.
В соответствии с целями и задачами данного исследования применялись клинико-психопатологический, клинико-катамнестический, психометрический, нейропсихологический, патопсихологический, клинико-иммунологический, нейрофизиологический, нейровизуализационный и статистический методы.
Положения, выносимые на защиту:
- Юношеские депрессии с АПС феноменологически гетерогенны, демонстрируют различия в структуре психотической и аффективной симптоматики.
- Появление АПС в структуре юношеских депрессий является неблагоприятным прогностическим фактором.
- Назначение персонифицированной психофармакологической терапии и социореабилитационной помощи при юношеских депрессиях с АПС должно проводиться с учетом психопатологической структуры как депрессивной, так и аттенуированной психотической симптоматики, с учетом психобиологических особенностей юношеского возраста.
Степень достоверности и апробация результатов исследования Репрезентативность материала, комплексная методика обследования, включающая клинико-психопатологический, клинико-катамнестический, психометрический, нейрофизиологический, клинико-иммунологический, нейровизуализационный клинико-биологический и статистический методы обеспечивают достоверность научных положений и выводов. Результаты подтверждены статистическим анализом. Комплексный подход, включающий достоверные, апробированные и признанные методики исследования, обеспечил возможность адекватного решения поставленных задач и определил обоснованность результатов диссертационной работы и следующих из них выводов.
Основные положения диссертации представлены на конференциях: Всероссийская научно-практическая конференция с международным участием «Междисциплинарный подход к психическим расстройствам и их лечению: миф или реальность?», Санкт-Петербург, май 2014; XII Всероссийская школа молодых психиатров. 19-24 апреля, Суздаль, 2015; XVI Съезд психиатров России Всероссийская научно-практическая конференция с международным участием «Психиатрия на этапах реформ: проблемы и перспективы», Казань. 2015; Конференция, посвященная 111-летию со дня рождения А.В. Снежневского, Москва, 2015; III Всероссийская школа молодых ученых и специалистов в области психического здоровья с международным участием «Шизофрения: Настоящее, взгляд в будущее», г. Кострома 22-24 апреля 2016; «Современные тенденции развития психиатрической помощи: от региональных моделей к общей концепции» - Екатеринбург 2017; Всероссийская научно-практическая конференция с международным участием «Клинико-биологические, психологические и социальные аспекты психических расстройств у детей и подростков», посвященная 100-летию со дня рождения профессора М.Ш.Вроно, Москва, 2018.
Апробация диссертации состоялась 08 февраля 2018 года на межотделенческой конференции ФГБНУ НЦПЗ.
Внедрение результатов исследования
Результаты исследования нашли применение в практической работе филиалов ГБУЗ Психиатрическая клиническая больница №1 им. Н.А. Алексеева «Психоневрологический диспансер №1», «Психоневрологический диспансер №24», «Психоневрологический диспансер №13».
Публикация результатов исследования
Основные результаты исследования изложены в 19 научных публикациях, 6 статей опубликованы в изданиях рекомендованных ВАК Минобрнауки РФ для публикации диссертационных материалов.
Объем и структура диссертации
Диссертация изложена на 255 страницах машинописного текста (основной текст 193 страницы, приложение 62 страница) и состоит из введения, 6 глав, заключения, выводов, списка литературы и приложения. Библиографический указатель содержит 273 наименования (из них отечественных - 96, иностранных - 177). Приведено 30 таблиц, 15 рисунков, 4 клинических наблюдения, 4 психометрические шкалы, использованные для объективной оценки состояния больного на различных этапах развития юношеской депрессии с АПС (PAS, PSP, SOPS, HDRS) и образец карты больного.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
АПС в структуре депрессий в юношеском возрасте характеризовались крайней неоднородностью, калейдоскопичностью, нестойкостью, кратковременностью (от нескольких секунд до нескольких минут) возникновением на фоне непомраченного сознания. Эти симптомы были представлены бредовыми идеями отношения, особого значения, инсценировки, воздействия, а так же персекуторного характера; зрительными и слуховыми иллюзиями; истинными галлюцинаторными и псевдогаллюцинаторными переживаниями, идеаторными, сенестопатическими и кинестетическими автоматизмами; симптомами малой кататонии и расстройствами мышления. По механизму своего развития они были тесно связаны с сопутствующей аффективной симптоматикой, в ряде случаев имели экзогенную провокацию. Отмечалась тенденция к усилению в просоночном состоянии и сохранение критики к указанным симптомам после их редукции.
Подробное изучение клинико-психопатологических особенностей проанализированных депрессивных эпизодов с АПС выявило их неоднородность, на основании чего была разработана их типология, с выделением 3 типов: I тип – с преобладанием бредовых расстройств (89 пациентов – 63,6%), II тип - с элементами кататонической дезорганизации (24 больных – 17,1%), III тип - с шизоформными расстройствами мышления (27 случаев – 19,3%).
АПС I типа была представлены бредовыми расстройствами, с преобладанием идей отношения (вплоть до формирования избегающего поведения), отрывочных идей воздействия, управления, идей «сглаза, порчи». Отмечались элементы инсценировки, символического значения, с аффектом недоумения, тревогой, страхом «сойти с ума»; нестойкими явлениями деперсонализации, дереализации. Нередко возникали элементарные обманы восприятия. Отмечались сверхценные идеи, преимущественно ипохондрического и дисморфофобического содержания, которые на высоте аффекта приближались к бредовому уровню. У этой же группы отмечались кратковременные, чаще всего однократные эпизоды с галлюцинаторной симптоматикой, которые редуцировались самостоятельно.
В связи с неоднородностью и полиморфизмом бредовых расстройств, было выделено два подтипа: 1 - с элементами острого чувственного бреда (39 больных – 27,9%) и 2 - с элементами интерпретативного бреда (50 пациентов – 35,7%).
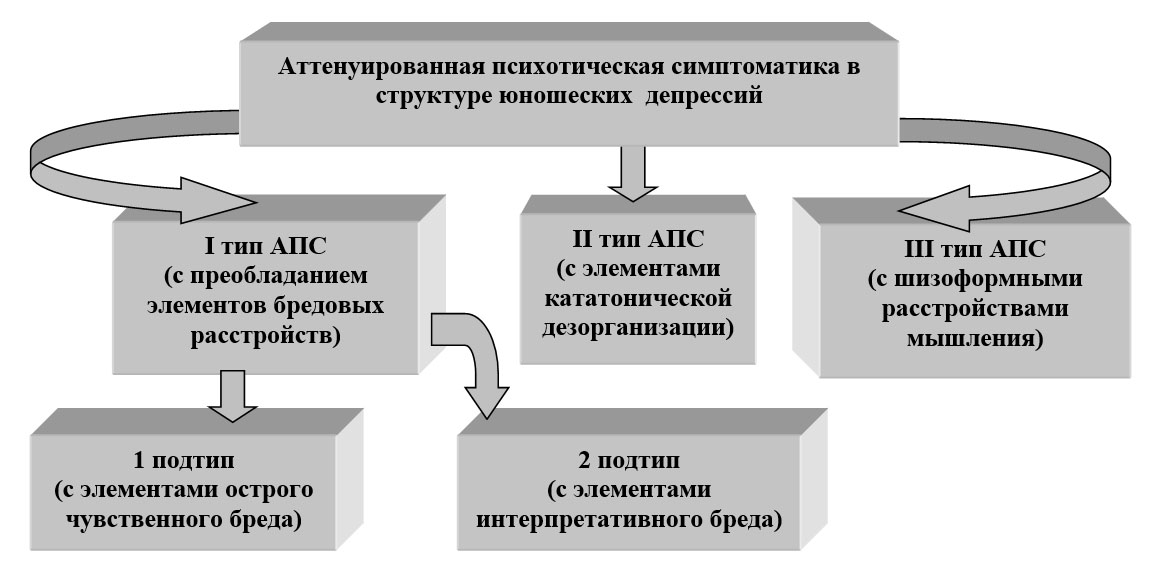
Рис. 1. Типология аттенуированной психотической симптоматики в структуре депрессий юношеского возраста
У больных, I типа 1 подтипа АПС отличались внезапностью возникновения, по типу «озарения», характеризовались фрагментарностью, непоследовательностью, нестойкостью, отсутствием логического обоснования. Необходимо отметить, что даже на высоте состояния обычно сохранялась, по меньшей мере, частичная критика к имеющимся переживаниям, всегда отсутствовала бредовая ретроспекция. Чаще имели место расстройства, в виде нарушения восприятия, наплывов чувственных образов с их яркой визуализацией и чувственной живостью, а так же ощущением особого значения происходящих вокруг событий. Отмечались элементы инсценировки, частыми были симптомы положительного и отрицательного двойника; символического значения. У больных нередко возникал аффект недоумения, состояние тревоги со страхом «сойти с ума»; отмечались нестойкие явления деперсонализации, дереализации. Психопатологическая картина состояния часто дополнялась элементарными обманами восприятия – окликами, тактильными галлюцинациями, фотопсиями, отмечались парэйдолические иллюзии, гипнагогические и гипнопомпические галлюцинации, которые так же могли сопровождаться аффектом недоумения, но воспринимались пациентами как нереальные и не вызывали сильного страха или охваченности. У этого же подтипа отмечались кратковременные, чаще всего однократные психотические эпизоды со звучанием «голосов» внутри головы, которые редуцировались самостоятельно.
У больных I типа 2 подтипа АПС были представлены преобладанием интерпретативного механизма бредообразования с доминированием идей отношения, отрывочными идеями воздействия, управления, преследования. У больных возникало ощущение постороннего взгляда, недоброжелательного отношения, временами состояние доходило до ощущения «надвигающейся угрозы». Была характерна аффективная напряженность, подозрительность, настороженность, нередко отмечалось чувство тревоги. Часто формировалось кратковременное избегающее поведение, вплоть до полного отказа покидать пределы дома. Также отмечались отдельные идеи бредового регистра ипохондрического и дисморфофобического содержания (реже идеи вины, нигилизма, необычного религиозного или «магического» содержания), которые формировались на высоте аффекта. На короткое, крайне непродолжительное время отмечалась утрата критики к состоянию, формировалось бредовое поведение, однако на фоне ослабления аффективной напряженности больные старались найти логическое объяснение своим переживаниям. Описанные состояния сходны с первым периодом развития первичного бреда, «периодом предвестников» («первичного бредового настроения» по K. Jaspers).
Для больных с II типом АПС характерны кратковременные эпизоды с отдельными симптомами кататонического спектра с повышением мышечного тонуса, субступорозными состояниями, элементами восковой гибкости, эпизодами парциального мутизма, оскуднением мышления и речи. Кроме этого у части больных субкататонические расстройства были представлены внезапными нарушениями поведения с преходящей дискоординированностью произвольных движений, с тенденцией к импульсивности, манерности, ауто- или гетероагрессией. При этом ни один пациент не демонстрировал смены гиперкинетического и гипокинетического полюса – всегда отмечался только один из типов нарушений. Так же были характерны явления малой кататонии, представленные вычурностью мимики и моторики, гримасничаньем, «гимнастическими» сокращениями лицевой мускулатуры, утратой пластичности движений, отдельными речевыми и двигательными стереотипиями, эхо-симптомами, непродолжительными двигательными итерациями.
У пациентов с III типом АПС наблюдались массивные шизоформные расстройства мышления в виде обрывов, наплывов, путаницы мыслей, кратковременных затруднений в экспрессии, восприятии, неожиданных ассоциаций, нецеленаправленности, аморфности суждений, соскальзываний, паралогики, нарушения структуры речи, семантических нарушений, персевераций, неологизмов. Больные жаловались на резкое снижение концентрации внимания, памяти, снижения скорости обработки информации, переключаемости, беглости речи, говорили, что прежде богатый словарный запас стал крайне скудным, считали себя «поглупевшими», «неспособными к диалогу». Мысли не поддавались контролю, отмечались наплывы абстрактных бессодержательных образных представлений.
По результатам оценки степени выраженности АПС по шкале оценки продромальных симптомов SOPS (The Scale of Prodromal Symptoms) отмечался ряд особенностей – АПС у пациентов I типа 1 подтипа и II типа на момент поступления была выражена сильнее, чем у пациентов I типа 2 подтипа и пациентов III типа, что согласуется с клиническими наблюдениями. На момент выписки степень выраженности АПС у изучаемых типов существенно не отличалась друг от друга, хотя продолжительность госпитализаций у них была разной. При этом отмечалась меньшая степень выраженности «негативных симптомов» по шкале SOPS на момент выписки у пациентов I типа 1 подтипа и у пациентов II типа по отношению к пациентам I типа 2 подтипа и III типа (р<0,05).
По результатам оценки выраженности депрессивной симптоматики по шкале Гамильтона (HDRS) на момент поступления более высокий уровень депрессивных расстройств выявлялся у пациентов I типа 2 подтипа и менее выраженный – у больных III типа (р<0,05). На момент выписки отмечалась тенденция к большей степени выраженности депрессивной симптоматики у пациентов I типа 2 подтипа и, в меньшей степени, пациентов III типа по отношению к другим типам.
В процессе проведенного исследования были выявлены разные временные соотношения динамики АПС и депрессивных расстройств. АПС I типа 1 подтипа развивалась на высоте депрессивных расстройств и характеризовалась, обычно, крайней непродолжительностью и высокой степенью интенсивности. Формирование АПС I типа 2 подтипа преимущественно происходило параллельно с депрессивными переживаниями. Данная закономерность отмечалась и на этапе обратного развития состояния. Имела место относительно невысокая интенсивность АПС и заметно большая продолжительность данных переживаний. Для больных II типа было характерно развитие депрессивных расстройств вслед за АПС, которые характеризовались высокой интенсивностью и, обычно, малой продолжительностью. АПС III типа возникали до начала клинических проявлений депрессии, усиливались с присоединением аффекта, ослабевали параллельно с редукцией аффекта но сохранялись в дальнейшем. Так же отмечалась низкая степень выраженности АПС и заметно большая ее продолжительность.
Встречавшиеся разновидности депрессий соответствовали психопатологическим особенностям, описанным Т.В. Владимировой (1987) и И.В. Олейчиком (2008), однако, отмечалось меньшая частота депрессий с картиной «юношеской астенической несостоятельности» и большая частота (p<0,05) «метафизических», «гебоидных» и «психастеноподобных» разновидностей депрессий, что позволяет сделать вывод о модифицирующем влиянии АПС на психопатологическую структуру юношеских депрессий.
Полученные клинико-иммунологические данные[2] свидетельствуют о вовлеченности иммунных механизмов в возникновение юношеских депрессий с АПС. Выявленные различия (р?0,05) в степени выраженности иммунологических отклонений от контрольной группы у пациентов с АПС свидетельствуют об потенциальной возможности их применения в качестве дополнительного дифференциально-диагностического критерия.
По данным нейровизуализационного исследования[3] в исследуемой группе были выявлены отклонения в нейрофизиологических маркерах «сенсорного фильтра», сходные с данными у больных с первым приступом шизофрении [Лебедева И. С., Каледа В.Г., и др. 2010], что позволяет предположить общность юношеских депрессий с АПС и первых приступов, и рассматривать в ряде случаев эти состояния, как ранние этапы шизофрении. По данным структурного МРТ обследования головного мозга и диффузионно-взвешенной томографии с трактографией у пациентов с юношеской депрессией с АПС были обнаружены структурные изменения в виде снижения толщины коры, а также нарушения микроструктуры трактов. Также у данной группы были обнаружены нарушения метаболических показателей, по данным 1Н МР-спектроскопии (ПМР) в виде снижения концентрации ГАМК в лобной области левого полушария, что аналогично данным, полученным у больных с первым приступом шизофренией.
Согласно полученным данным нейропсихологического обследования[4] в исследуемой группе отмечалось снижение всех показателей уровня когнитивной деятельности по отношению к таковым у группы здоровых испытуемых. Наиболее выраженные отличия наблюдались в уровне производительности (оба полушария головного мозга), по оптико-пространственным характеристикам (правое полушарие), и по фонематическим характеристикам (левое полушарие), что говорит о снижении функционирования головного мозга у исследуемых больных.
Согласно результатам экспериментально-психологического исследования[5] в виде сопоставления изучаемой группы и группы депрессивных больных юношеского возраста без АПС [Олейчик И.В. 2011], а так же группе больных, перенесших манифестный приступ [Каледа В.Г. 2007] были сделаны выводы о влиянии АПС в клинической картине юношеских депрессий на структуру патопсихологического синдрома с достоверным (р?0,05) снижением (ухудшением) всех его компонентов: параметров социальной направленности, когнитивных процессов и социально-личностных характеристик. Также обращает на себя внимание схожесть патопсихологических нарушений у больных с АПС в структуре депрессии и пациентов с манифестным психотическим приступом, причем степень их выраженности достоверно (р?0,05) коррелировала с уровнем представленности психотических расстройств, что позволяет выявить и оценить особенности патопсихологического синдрома уже на ранних этапах эндогенного заболевания.
Преморбидный склад личности был представлен преимущественно (более 75% для всех типов) группой шизоидов. Чаще всего встречались сенситивные и мозаичные (среди которых преобладали истерошизоиды).
По результатам анализа течения юношеских депрессий с АПС было выявлено, что их возникновению в большинстве случаев предшествовал длительный (2-5 лет) инициальный этап, который в 55,4% случаев характеризовался доминированием аффективных расстройств, с атипией их проявлений, рудиментарностью собственно тимического компонента, когнитивными расстройствами. Отмечалась также высокая представленность психопатоподобного варианта инициального этапа с деликвентным поведением, злоупотреблением ПАВ, агрессивным и аутоагрессивными тенденциями. Характеристики инициального этапа у разных типов отличались – у I и III типа преобладали аффективные расстройства. У пациентов II типа чаще встречался психопатоподобный вариант. Течение инициального этапа характеризовалось общим снижением социального функционирования, нарастания социально-трудовой и учебной дезадаптации. Данная закономерность отмечалась при оценке по шкале PAS (Premorbid Adjustment Scale), согласно которой уровень адаптации снижался, оставаясь, тем не менее, в границах «среднего» уровня преморбидного функционирования. Только I тип 2 подтипа в возрасте «старше 19 лет» демонстрировал низкий уровень преморбидного функционирования.
По данным катамнестического обследования, при анализе пятилетнего течения депрессий с АПС было выделено пять разновидностей:
1) с единичным депрессивным эпизодом - больные, однократно госпитализированные в психиатрический стационар, выписывались с редукцией симптоматики и в дальнейшем демонстрировали полную ремиссию. Чаще такое течение встречалось у больных I типа 1 подтипа.
2) рецидивирующее течение – характеризовалось восстановлением доморбидного уровня социального функционирования после выраженной редукции психопатологических расстройств. Однако в дальнейшем у них вновь развивались повторные депрессии сходной психопатологической структуры с возобновлением АПС, степень выраженности которых была сопоставима с таковой в первом депрессивном эпизоде. Такое течение было характерно для больных с II типом АПС.
3) рецидивирующее течение с усложнением симптоматики – характеризовалось присоединением к персистирующим АПС расстройств иных регистров (неврозоподобных, психопатоподобных). Депрессии характеризовались ослаблением признаков витальности, «стиранием» тимического компонента, искажением депрессивной триады, затяжным течением, ухудшением социально-трудовой адаптации и качества жизни, что чередовалось с периодами неполной ремиссии с сохранением имеющейся психопатологической симптоматики на резидуальном уровне, что было характерно для пациентов со I типом 2 подтипом АПС.
4) с хронификацией симптоматики – с сохранением на момент выписки стойкой гипотимии, неполном восстановлении когнитивных функций. Последующая динамика депрессивных расстройств носила непрерывный, флюктуирующий характер - на фоне экзацебрации болезненного процесса в последующих эпизодах отмечалась нарастающая атипия аффективных расстройств, определялась тенденция к формированию отчетливых, стойких негативных расстройств со значительным снижением или утратой трудоспособности, социальной дезадаптацией, утратой интересов и/или формированием патологических влечений, сужением круга общения и невозможностью устойчивых отношений. Такое течение наиболее часто встречалось у больных III типа.
5) с развитием психотического приступа - течение заболевания отличалось рецидивирующим характером с развитием повторных депрессий, с АПС большей степени выраженности, чем при первой депрессии. Первый приступ развивался в среднем через 1,5 года после первой депрессии с АПС, при этом в большинстве случаев его структура определялась как галлюцинаторно-бредовая с острым началом, массивностью психотических расстройств, сочетанием симптомов острого чувственного и интерпретативного бреда. У большинства пациентов (5 из 6) приступ развился через месяц после отмены антипсихотической терапии, или резкого снижения ее дозировок.
Для интегративной оценки исходов на момент 5-ти летнего катамнеза было выделено 4 уровня используемых для оценки состояния больных юношеского возраста: «Благоприятный» исход, (24,0% случаев) что эквивалентно понятию «выздоровление» и выражалось в отсутствии психопатологической симптоматики на протяжении как минимум 2 лет, предшествующих катамнестической оценке, с высоким уровнем качества жизни по всем сферам и полной социально-трудовой адаптацией, что чаще всего встречалось при течении заболевания с единичным депрессивным эпизодом, и было характерно для больных I типа 1 подтипа. «Относительно благоприятный» исход (28,0% случаев), выражающийся в сохранении психопатологической симптоматики, на субклиническом уровне, сохранении или некотором снижении уровня учебно-трудовой адаптации с восстановлением прежних социальных контактов и довольно высоким качеством жизни как минимум по 3 ее сферам, что обычно наблюдалось при рецидивирующем течении депрессии и наиболее часто встречалось при II типе АПС. «Относительно неблагоприятный» исход (28,0% случаев) в виде сохранения психопатологической симптоматики (аффективной, неврозоподобной, психопатоподобной, «субпсихотической») с отчетливым снижением как учебно-трудовой, так и социальной адаптации, и ухудшением качества жизни с ограничением сфер интересов. Подобный уровень функционирования чаще всего встречался при рецидивирующей разновидности течения депрессии с усложнением симптоматики у больных I типа 2 подтипа. «Неблагоприятный» исход (20,0% случаев) для больных представлен персистенцией клинически значимой психопатологической симптоматикой (аффективной, неврозоподобной, психопатоподобной, «субпсихотической», а также отчетливых когнитивных расстройств) в сочетании со стойкой негативной симптоматикой, социально-трудовой дезадаптацией, утратой интересов, сужением круга общения, что было характерно для разновидности течения депрессии с хронификацией симптоматики и наиболее часто встречалось при III типе АПС. В целом на момент 5-ти летнего катамнестического обследования у больных юношеской депрессией с АПС отмечался благоприятный исход. (52,0% случаев)
Нозологическая дифференциация больных при первичном обследовании была представлена следующим образом: расстройства настроения (F31.3, F31.4, F32 (кроме F32.3), F33.0, F33.1, F33.2, F34); расстройство личности (F60); и шизотипическое расстройство (F21). Среди изученных больных на момент поступления отмечалась большая встречаемость аффективных заболеваний - 43,57%, относительно реже - расстройства личности 27,14% и шизотипического расстройства 29,29%. Отмечалось преобладание шизотипического расстройства у пациентов II типа, аффективных расстройств - 51,85% у больных III типа.
На момент катамнеза отмечалось уменьшение числа больных аффективной патологией (до 33,93%) и расстройств личности (до 19,64%) за счет увеличения числа больных вялотекущей шизофренией (до 35,72%), которая была выставлена у этих больных ввиду нарастания негативной симптоматики, преимущественно в виде снижения эмоционально-волевой сферы, и случаев манифестации психоза (10,71%). Наиболее выраженное изменение диагнозов отмечалась среди «аффективной патологии» у больных III типа, и диагноза «расстройства личности» у больных I типа 1 подтипа.
Было установлено, что больные с АПС в структуре юношеской депрессии нуждались в комплексном терапевтическом подходе с разработкой индивидуальной тактики для каждого типа АПС. Выделено два основных этапа терапии изученных больных: купирующая и поддерживающая. Купирующая терапия проводилась в виде сочетания медикаментозной терапии и краткосрочной психотерапии, которая потребовала различных подходов для каждого из выделенных типов. В целом была обнаружена недостаточная эффективность монотерапии антидепрессантами. Все пациенты нуждались в комплексном лечении антидепрессантами и антипсихотиками. И если степень выраженности депрессии у пациентов, с учетом возрастного фактора, позволили назначать преимущественно антидепрессанты группы СИОЗС, то подход к выбору нейролептической терапии зависел от типологических особенностей указанных состояний.
Для больных I типа 1 подтипа препаратами выбора оказались преимущественно атипичные антипсихотики. Имеющиеся психопатологические феномены на фоне проведения психофармакотерапии относительно быстро редуцировались и не были склонны к последующей персистенции. Наличие этой симптоматики требовало назначения только курсового купирующего лечения. Для лечения пациентов I типа 2 подтипа применялся широкий спектр нейролептиков. Такие больные требовали проведения динамического наблюдения с назначением поддерживающего лечения. В терапии пациентов с II типом расстройств, применялись как атипичные, так и традиционные нейролептики. Для лечения пациентов III типа применялись преимущественно атипичные антипсихотики. Оптимальной терапевтической тактикой для таких больных являлось их наблюдение с решением вопроса о назначении психофармакотерапии в каждом конкретном случае и проведении психотерапевтических мероприятий для улучшения показателей социально-трудовой адаптации пациентов.
Для проведения краткосрочной психотерапии в условиях стационара больные были разделены на 2 группы. Первую группу составили больные с I типом 1 подтипом, а так же пациенты с III типом расстройств, ввиду наиболее низкого уровня АПС у данных типов на момент выписки. К таким пациентам широко применялись такие психотерапевтические методы как арт-терапия, индивидуальная психотерапия, рациональная и семейная психотерапия, позволявшие решать различные задачи. Ко второй категории были отнесены больные I типа 2 подтипа, и II типа АПС, ввиду сохранения значимой части АПС на момент выписки. Основными задачами психотерапии таких больных была социальная адаптация, смягчение реакции пациентов в ответ на болезненные ситуации, формирование критического отношения к болезни; требовались более директивные методы психотерапии.
Длительность поддерживающей терапии и применяемые фармакологические группы препаратов определялись степенью выраженности и уровнем редукции АПС к моменту выписки из стационара. Так, для больных с полной редукцией симптоматики была предпочтительна последующая антидепрессивная терапия для снижения риска возникновения признаков дистресса и предотвращения повторного развития активной фазы болезни. При неполной редукции АПС либо при длительной ее предыдущей персистенции оптимальным являлось продолжение проведения комплексной терапии с сочетанием антидепрессантов и малых нейролептиков в низких дозах, что способствовало двойному действию - долечиванию активной фазы процесса и снижению степени его прогредиентности. В случае длительной персистенции АПС было рекомендовано продолжение амбулаторной сочетанной терапии нейролептиками и препаратами других классов, подобранными на этапе купирующего лечения.
За время проведения катамнестического исследования было установлено, что у больных с АПС в структуре депрессии юношеского возраста на этапе становления ремиссии не достигалась полная комплаентность. Это было связано с общим негативным отношением к медикации, психопатологическими особенностями больных, которые не позволяли установить адекватную внутреннюю картину болезни, а в ряде случаев в связи с неадекватным отношением ближайших родственников и трудностями в создании терапевтического альянса.
Таким образом, полученные в процессе настоящего исследования данные о взаимосвязи аттенуированной психотической и аффективной симптоматики в структуре юношеской депрессии, неоднородность клинических проявлений АПС различия дальнейшего течения заболевания привели к необходимости проведения дифференциальной оценки для своевременного установления нозологической природы, определения прогноза с выработкой адекватной тактики ведения больных, позволяющей минимизировать патологическое влияние эндогенного процесса на ранних этапах.
ЗАКЛЮЧЕНИЕ
Результаты исследования, основанные на изучении репрезентативной группы больных, позволяют сформулировать следующие выводы:
- Психопатологические особенности аттенуированной психотической симптоматики (АПС) в структуре депрессий юношеского возраста определяются нейробиологическими и психологическими особенностями пубертатного возраста, отличаются феноменологической незавершенностью, фрагментарностью и кратковременностью психотических симптомов, атипией, различной степенью выраженности и продолжительности депрессивного аффекта, многообразием вариантов динамики психопатологических феноменов, взаимосвязи депрессивного аффекта и АПС, наличием критики к имеющимся переживаниям.
- Клинически и прогностически наиболее информативной является дифференциация изученных состояний на основе доминирующих психопатологических расстройств, что позволило выделить три типа АПС: юношеские депрессии характеризующейся преобладанием бредовых расстройств (I тип), с преобладанием острой кататонической дезорганизации (II тип), с преобладанием шизоформных расстройств мышления (III тип). В соответствие с преимущественными механизмами формирования бредовых расстройств, I тип был разделен на два подтипа – с преобладанием АПС по типу острого чувственного бреда (1 подтип), и с преобладанием АПС по типу интерпретативного бреда (2 подтип).
2.1. АПС I типа 1 подтипа развивалась на высоте депрессивных расстройств и характеризовалась крайней непродолжительностью и высокой степенью выраженности, возникала преимущественно в структуре метафизической депрессии. АПС I типа 2 подтипа характеризовалась меньшей выраженностью, но большей продолжительностью, развивалась параллельно с депрессивными расстройствами, возникала преимущественно в структуре психастеноподобных депрессий.
2.2. Для больных АПС II типа было характерно развитие депрессивных расстройств вслед за аттенуированными психотическими симптомами, представленными явлениями «малой кататонии», которые характеризовались высокой интенсивностью и, обычно, малой продолжительностью, наиболее часто встречались в структуре гебоидных депрессий.
2.3. АПС III типа, представленная выраженными расстройствами мышления с «обрывами», «наплывами», «параллельностью» мыслей, с нарушением возможности полноценного речевого контакта, возникала до начала клинических проявлений депрессии, отчетливо усиливалась на фоне присоединения аффективных расстройств, ослаблялась параллельно с редукцией аффекта, при этом в дальнейшем полностью не редуцировалась. Отмечалась низкая степень выраженности АПС данного типа и заметно большая ее продолжительность, встречалась преимущественно в структуре депрессий c картиной «юношеской астенической несостоятельности».
- На основании клинико-катамнестической части исследования уточнены дифференциально-диагностические и прогностические критерии оценки течения юношеских депрессий с АПС с выделением пяти разновидностей течения.
3.1. С единичным депрессивным эпизодом – с формированием в дальнейшем полной как симптоматической, так и функциональной ремиссии с «благоприятным исходом» на момент катамнеза в виде высокого уровня качества жизни по всем сферам и полной социально-трудовой адаптацией. Чаще такое течение встречалось у больных I типа 1 подтипа,
3.2. Рецидивирующее течение – характеризовалось восстановлением доморбидного уровня социального функционирования после выраженной редукции психопатологических расстройств, с развитием повторных депрессий сходной психопатологической структуры с АПС. Такое течение было характерно для больных с II типом АПС и чаще всего встречалось в рамках «относительно благоприятного» исхода с сохранением или некоторым снижением уровня учебно-трудовой адаптации с восстановлением прежних социальных контактов и довольно высоким качеством жизни.
3.3. Рецидивирующее течение с усложнением симптоматики – характеризовалось присоединением расстройств иных регистров (неврозоподобных, психопатоподобных). Депрессии отличались ослаблением признаков витальности, «стиранием» тимического компонента, искажением депрессивной триады, затяжным течением, ухудшением социально-трудовой адаптации и качества жизни. Данная разновидность течения была наиболее характерна для пациентов с I типом 2 подтипом АПС и чаще всего встречалась в рамках «относительно неблагоприятного» исхода, с отчетливым снижением как учебно-трудовой, так и социальной адаптации, ухудшением качества жизни с ограничением сфер интересов.
3.4. С хронификацией симптоматики – с сохранением на момент выписки стойкой гипотимии, неполном восстановлением когнитивных функций. Последующая динамика депрессивных расстройств носила непрерывный, флюктуирующий характер - на фоне экзацебрации болезненного процесса в последующих эпизодах отмечалась нарастающая атипия аффективных расстройств с формированием отчетливых, стойких негативных расстройств со значительным снижением или утратой трудоспособности, социальной дезадаптацией, оскудением интересов и/или формированием патологических влечений, сужением круга общения и невозможностью устойчивых партнерских отношений. Такое течение наиболее часто встречалось у больных III типа и отмечалось в рамках «неблагоприятного» исхода, с социально-трудовой дезадаптацией.
3.5 С развитием психотического приступа - течение заболевания отличалось рецидивирующим характером с развитием повторных депрессий сходной психопатологической структурой, но с большей степенью выраженности АПС. Манифестный приступ развивался на фоне отмены поддерживающей терапии (в среднем через 1,5 года после первой депрессии с АПС), в большинстве случаев характеризовался галлюцинаторно-бредовой структурой с острым началом, с сочетанием симптомов острого чувственного и интерпретативного бреда.
- Депрессии юношеского возраста с АПС характеризовались рядом пато- и нейропсихологических, а также нейробиологических особенностей сближающих их как с юношескими депрессиями без психотической симптоматики, так и с депрессивно-бредовыми состояниями при первых психотических приступах, что позволяет рассматривать АПС в структуре юношеских депрессий в сочетании с наследственной отягощенностью, в качестве факторов ультравысокого риска манифестации шизофрении.
- Тактика ведения больных с АПС в структуре юношеской депрессии определяется необходимостью комплексного, персонифицированного подхода, учета психобиологического возрастного фактора, привлечением как фармакотерапии, так и психотерапевтических и социо-реабилитационных методик, различающихся в зависимости от степени интенсивности расстройств и выделяемого типа АПС, и направленных не только на эффективное купирование симптоматики острого периода, но и на восстановление социальной и трудовой адаптации, формирование у больного адекватного отношения к заболеванию. Длительная поддерживающая терапия позволяет достичь более низкого уровня манифестации психоза, в сравнении с аналогичными исследованиями без антипсихотической терапии.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ И ПЕРСПЕКТИВЫ ДАЛЬНЕЙШЕЙ РАЗРАБОТКИ ТЕМЫ
- АПС в структуре депрессий юношеского возраста необходимо рассматривать в качестве фактора ультра-высокого риска манифестации шизофрении.
- При нозологической оценке юношеской эндогенной депрессии, имеющей в своей структуре АПС, необходимо учитывать особенности течения АПС различных типологических разновидностей, выделенных в данном исследовании.
- При индивидуальном прогнозе следует анализировать условия формирования, особенности преморбидного этапа, психопатологические особенности АПС в структуре юношеской депрессии, отображенные в разработанной типологии.
- Подходы к персонифицированной психофармакотерапии и психотерапии, разработанные в данном исследовании для изученных больных, оптимизируют оказываемую им специализированную помощь.
- Результаты проведенного исследования возможно использовать при подготовке и повышении квалификации врачей-психиатров, а так же медицинских психологов, нейропсихологов, специалистов по функциональной диагностике (ЭЭГ, МРТ), работающих на базе психиатрических клиник и диспансеров.
- Методологические принципы, на базе которых построено исследование, могут применяться для дальнейших научно-практических разработок в данной области.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
Статьи в журналах, рецензируемых ВАК:
1) Румянцев А.О. Исследование продукции про- и противовоспалительных цитокинов при непсихотических расстройствах юношеского возраста / Т.П. Секирина, М.А. Омельченко, А.О. Румянцев // Психиатрия. - 2015. - №1. – с.24-28.
2) Румянцев А.О. Динамика психопатологических симптомов ультравысокого риска манифестации шизофрении у больных с непсихотическими психическими расстройствами юношеского возраста / М.А. Омельченко, А.О. Румянцев, В.Г. Каледа // Журн. неврологии и психиатрии им. С.С. Корсакова. - 2016. - №2. – с.16-21.
3) Румянцев А.О. Психотический риск в юношеском возрасте / В.Г. Каледа, М.А. Омельченко, А.О. Румянцев // Журн. им. П.Б. Ганнушкина Психиатрия и психофармакотерапия. – 2017. - №2. – с.27-34.
4) Румянцев А.О. К вопросу об этиопатогенетических механизмах развития симптомов ультравысокого риска по манифестации шизофрении у больных юношеского возраста с непсихотическими психическими расстройствами / М.А. Омельченко, А.О. Румянцев, В.Г. Каледа // Психиатрия. - 2015. - №4. - с.69-70.
5) Румянцев А.О. Нейробиологический профиль ультравысокого риска шизофрении: обзор итогов мультидисциплинарного ВП-МРТ исследования / И.С. Лебедева, Н.А. Семенова, М.А. Омельченко, А.Н. Томышев, А.О. Румянцев, П.Е. Меньщиков, Т.А. Ахадов, В.Г. Каледа // Социальная и клиническая психиатрия. – 2017. -№1. – с.55-61.
6) Румянцев А.О. Аттенуированная психотическая симптоматика в структуре юношеской депрессии (клинико-психопатологические аспекты) / А.О. Румянцев, М.А. Омельченко, В.Г. Каледа // Российский психиатрический журнал. – 2018. - №1. - с.61-70.
Статьи и тезисы в других периодических изданиях:
1) Румянцев А.О. Расстройства субпсихотического уровня в структуре неманифестных психических заболеваний юношеского возраста / М.А. Омельченко, А.О. Румянцев, В.Г. Каледа // В сб. Междисциплинарный подход к психическим расстройствам и их лечению: миф или реальность?, Санкт-Петербург. - 2014. - с.113-115.
2) Румянцев А.О. К вопросу о разработке терапии больных с субпсихотической симптоматикой в структуре юношеской депрессии / А.О. Румянцев, М.А. Омельченко // Психиатрия. – 2014. - №3. – с.56-57.
3) Румянцев А.О. Психопатологические особенности юношеских эндогенных депрессий с расстройствами субпсихотического спектра / А.О. Румянцев, М.А. Омельченко // В сб. к ХII всероссийской школе молодых психиатров, Суздаль. - 2015. - с.291 – 294.
4) Румянцев А.О. Доманифестный этап юношеских эндогенных приступообразных психозов и проблема выявления факторов риска их манифестации / В.Г. Каледа, М.А. Омельченко, О.Е. Сергеева, В.Е. Голимбет, А.О. Румянцев // В сб. Психиатрия на этапах реформ: проблемы и перспективы, Казань. - 2015. - с.969-970.
5) Румянцев А.О. Клинико-психопатологические и клинико-патогенетические особенности субпсихотических симптомов в структуре юношеских депрессий / А.О. Румянцев, М.А. Омельченко // В сб. Шизофрения: Настоящее, взгляд в будущее, Кострома. - 2016. - с.48-52.
6) Румянцев А.О. Краткосрочная психотерапия больных из группы высокого риска по развитию шизофрении / В.М. Рябцева, А.О. Румянцев, М.А. Омельченко // В сб. Шизофрения: Настоящее, взгляд в будущее, Кострома. - 2016. - с.277-281.
7) Румянцев А.О. Оценка риска манифестации эндогенных приступообразных психозов у больных юношеского возраста с непсихотическими формами психических расстройств / М.А. Омельченко, А.О. Румянцев, В.Г. Каледа // В сб. Университетская клиника психиатрии: союз науки и практики, Москва. - 2016. – с.94-95.
8) Румянцев А.О. Клинико-иммунологические взаимосвязи у больных юношеской депрессией с аттенуированной психотической симптоматикой / З.В. Сарманова, М.А. Омельченко, А.О. Румянцев, И.Н. Отман // Вестник совета молодых ученых и специалистов челябинской области. - 2016. - №2. - с.110-111.
9) Румянцев А.О. Вопросы психофармакотерапии больных из группы психотического риска / М.А. Омельченко, А.О. Румянцев, В.Г. Каледа // В сб. Современные концепции реабилитации в психоневрологии: отрицание отрицания, Санкт-Петербург. - 2016. - с.131-132.
10) Румянцев А.О. К вопросу об особенностях клинико – иммунологических параметров в диагностике юношеских депрессий с «субпсихотическими» симптомами / М.А. Омельченко, З.В. Сарманова, А.О. Румянцев, И.Н. Отман // В сб. Психиатрия – любовь моя!, Ростов-на-Дону. - 2016. - с.473-476.
11) Румянцев А.О. О корреляциях структурных показателей префронтальной коры и подкорковых структур с рядом нейрофизиологических показателей в норме, у больных шизофренией и больных из группы ультравысокого риска / И.С. Лебедева, А.С. Томышев, Т.А. Ахадов, Н.А. Семенова, М.А. Омельченко, А.О. Румянцев, В.Г. Каледа // В сб. Фундаментальные и прикладные проблемы нейронаук: функциональная асимметрия, нейропластичность и нейродегенерация, под ред. М.А. Пирадова, С.Н. Иллариошкина, В.Ф. Фокина, Москва. - 2016. - с.559-563.
12) Румянцев А.О. Структурно-функциональные (МРТ, ЭЭГ, ВП) маркеры шизофрении и группы ультравысокого риска / И.С. Лебедева, А.С. Томышев, Т.А. Ахадов, Н.А. Семенова, М.А. Омельченко, А.О. Румянцев, А.Н. Помыткин, Я.Р. Паникратова, И.В. Клочкова, В.Г. Каледа // В сб., КДУ, Университетская книга, под ред. Г.П. Костюка, Москва. - 2017. - с.221-227.
13) Румянцев А.О. Подходы к терапии больных юношеской депрессией с аттенуированной психотической симптоматикой, с учетом явления социореверсивной самостигматизации / А.О. Румянцев // Журн. Апробация. - 2017. - №9. - с.13-22.
[1] Аттенуированный от англ. attenuated – ослабленный, смягченный
[2] Исследование проводилось совместно с лабораторией нейроиммунологии ФГБНУ НЦПЗ (руководитель лаборатории - д.м.н., проф. Т.П. Клюшник)
[3] Исследование проводилось совместно с лабораторией нейровизуализации и мультимодального анализа ФГБНУ НЦПЗ (руководитель - д.б.н., проф. И.С. Лебедева)
[4] Исследование проводилось совместно со ст.н.с отдела по изучению эндогенных психических расстройств и аффективных состояний ФГБНУ НЦПЗ к.п.н. И.В. Плужниковым
[5] Исследование проводилось совместно с ст.н.с отдела медицинской психологии - к.п.н. Т.К. Мелешко и к.п.н. В.П. Критской (руководитель - к.п.н., С.Н. Ениколопов)
Try to solve the new Formula Cube! It works exactly like a Rubik's Cube but it is only $2, from China. Learn to solve it with the tutorial on rubiksplace.com or use the solver to calculate the solution in a few steps. (Please subscribe for a membership to stop adding promotional messages to the documents)

